Tıp tarihi, hem tarih boyunca bir tıp çalışması hem de insan toplumlarında hem geçmiş hem de günümüz tıbbi uygulamaları keşfetmeyi ve anlamayı amaçlayan çok disiplinli bir çalışma alanıdır.[1]
Tıp tarihi, tıbbi tedavilerin, uygulamaların ve bilginin zaman içindeki evriminin incelenmesi ve belgelenmesidir. Tıp tarihçileri, tıbbı şekillendiren kurumları, uygulamaları, insanları, meslekleri ve sosyal sistemleri daha iyi anlamak için genellikle ekonomi, sağlık bilimleri, sosyoloji ve siyaset dahil olmak üzere diğer beşeri bilimler çalışma alanlarından yararlanırlar. Tıpla ilgili yazılı kaynaklardan önce gelen veya eksik olan bir dönem, bunun yerine arkeolojik kaynaklardan bilgi alınır.[1][2]Bu alan, insan toplumlarının tarih öncesinden günümüze kadar sağlık, hastalık ve yaralanma yaklaşımlarının evrimini, bu yaklaşımları şekillendiren olayları ve nüfuslar üzerindeki etkilerini takip eder.
İlk tıbbi gelenekler Babil, Çin, Mısır ve Hindistan'ı içerir.
Mikroskobun icadı, Rönesans sırasında gelişmiş anlayışın bir sonucuydu. 19. yüzyıldan önce, mizahçılığın (humoralizm olarak da bilinir) hastalığın nedenini açıkladığı düşünülüyordu, ancak yavaş yavaş hastalık mikrop teorisi ile değiştirildi ve birçok bulaşıcı hastalık için etkili tedavilere ve hatta tedavilere yol açtı. Askeri doktorlar travma tedavisi ve cerrahi yöntemlerini geliştirdi. Halk sağlığı önlemleri, özellikle 19. yüzyılda, şehirlerin hızlı büyümesi sistematik sıhhi önlemler gerektirdiğinden geliştirildi. 20. yüzyılın başlarında açılan ve genellikle büyük hastanelerle bağlantılı olan ileri araştırma merkezleri. 20. yüzyılın ortaları, antibiyotikler gibi yeni biyolojik tedavilerle karakterize edildi. Bu gelişmeler, kimya, genetik ve radyografideki gelişmelerle birlikte modern tıbba yol açtı. Tıp 20. yüzyılda yoğun bir şekilde profesyonelleşti ve kadınlara hemşire (1870'lerden itibaren) ve doktor olarak (özellikle 1970'ten sonra) yeni kariyerler açıldı.
Tarih öncesi tıp

Tarih öncesi tıp, yazılı kayıtlar var olmadan önce şifalı bitkilerin kullanımını, şifa uygulamalarını, hastalıkları ve insanların sağlığını anlamaya odaklanan bir çalışma alanıdır.[4]Tarih öncesi "tıp" tarzına rağmen, tarih öncesi sağlık uygulamaları, tıbbın günümüzde olduğunu anladığımızdan çok farklıydı ve daha doğru bir şekilde erken şifa uygulamalarının çalışmalarını ve keşfini ifade ediyor.
Bu dönem, ilk insanlar tarafından taş aletlerin ilk kullanımına kadar uzanır c. 3.3 milyon yıl önce[5]yazı sistemlerinin başlangıcına ve müteakip kaydedilen tarihe c. 5000 yıl önce.
İnsan popülasyonları bir zamanlar dünyaya dağıldığından, ara sıra etkileşime giren izole topluluklar ve kültürler oluşturduğundan, erken insan toplumlarında farklı teknoloji bağlamlarını, sosyokültürel gelişmeleri ve yazma sistemlerinin alımını hesaba katmak için bir dizi arkeolojik dönem geliştirilmiştir.[6][7]Tarih öncesi tıp, o zaman konum ve söz konusu insanlar için oldukça bağlamsaldır,[8]çeşitli derecelerde toplumsal gelişimi yansıtmak için üniform bir çalışma dönemi yaratmak.
Yazılı kayıtlar olmadan, tarih öncesi tıbba ilişkin içgörüler, tarih öncesi insanlar tarafından geride bırakılan kanıtları yorumlamaktan dolaylı olarak gelir. Bunun bir dalı tıp arkeolojisini içerir; insan kalıntılarında, bitki fosillerinde, tıbbi uygulamaları ortaya çıkarmak için kazılarda hastalık gözlemlemekten bir dizi arkeolojik tekniği kullanan bir disiplin.[3][9]Neandertallerde şifa uygulamalarına dair kanıtlar var[10]ve diğer erken insan türleri.İnsanların tıpla olan ilişkisinin tarih öncesi kanıtları, c'deki psilosibin mantarları gibi psikoaktif bitki kaynaklarının keşfini içerir. 6000 BCE Sahra[11]c'de ilkel diş bakımına. 10,900 BCE (13.000 BP) Riparo Fredian[12](bugünkü İtalya)[13]ve c. MÖ 7000 Mehrgarh (bugünkü Pakistan).[14][15]
Antropoloji, tarih öncesi kanıtların sosyokültürel ilişkilerini, anlamını ve yorumunu ortaya çıkarmada tarih öncesi tıbbı anlamaya katkıda bulunan başka bir akademik daldır.[16]Hem vücudu iyileştirmenin bir kökü olarak hem de tarih öncesi dönemler boyunca manevi olarak tıbbın örtüşmesi, şifa uygulamalarının ve bitkilerin potansiyel olarak sahip olabileceği çoklu amaçları vurgulamaktadır.[17][18][19]Proto-dinlerden gelişmiş manevi sistemlere, insanların ve doğaüstü varlıkların ilişkileri, Tanrılardan şamanlara kadar, tarih öncesi tıpta iç içe geçmiş bir rol oynamıştır.[20][21]
Antik tıp
Antik tarih, c arasındaki zamanı kapsar. 3000 BCE için c. MS 500, yazı sistemlerinin kanıtlanmış gelişiminden başlayarak klasik dönemin sonuna ve klasik sonrası dönemin başlangıcına kadar. Bu dönemselleştirme, tarihi her yerde aynıymış gibi sunar, ancak sosyokültür ve teknolojik gelişmelerin yerel olarak yerleşimden yerleşime ve küresel olarak bir toplumdan diğerine farklılık gösterebileceğini belirtmek önemlidir.[22]
Eski tıp benzer bir zaman dilimini kapsıyor ve dünyanın dört bir yanından doğa, din ve insanları dolaşımdaki sıvılar ve enerji fikirleri içinde birbirine bağlayan bir dizi benzer şifa teorisi sundu.[23]Önde gelen akademisyenler ve metinler iyi tanımlanmış tıbbi içgörüleri detaylandırsa da, gerçek dünyadaki uygulamaları bilgi yıkımı ve kaybıyla gölgelendi,[24]zayıf iletişim, yerelleştirilmiş yeniden yorumlamalar ve sonraki tutarsız uygulamalar.[25]
Antik Mezopotamya tıbbı

Günümüz Irak, Kuveyt, Suriye, İran ve Türkiye'nin çoğunu kapsayan Mezopotamya bölgesi, Bereketli Hilal bölgesinde bilinen en eski uygarlık olan Sümer de dahil olmak üzere bir dizi medeniyet tarafından yönetildi.[26][27]Akadlıların yanında (Asurlular ve Babilliler dahil). Şu anda tıp, bilim, sihir ve din olarak anladığımız şeyin örtüşen fikirleri, erken Mezopotamya şifa uygulamalarını melez bir doğal ve doğaüstü inanç sistemi olarak karakterize ediyordu.[28][29][30]
MÖ 3. binyılda bilinen en eski yazı sistemlerinden birini geliştiren Sümerler, uygarlıklarıyla ilgili çok sayıda çivi yazısı kil tableti yarattılar ve ilaç reçeteleri, operasyonlar ve şeytan çıkarmaların ayrıntılı hesaplarını içeriyordu. Bunlar, bârû (görücüler), âs[h]ipu (kaygın çıkarıcılar) ve asû (hekim-rahipler) dahil olmak üzere son derece tanımlanmış profesyoneller tarafından yönetildi ve gerçekleştirildi.[31]Erken, reçeteli-likemedication örneği, Ur'unÜçüncü Hanedanlığı döneminde Sümerce'de ortaya çıktı (c. 2112 BCE – c. 2004 BCE).[32]
Sümer uygarlığının Akad İmparatorluğu tarafından fethi ve imparatorluğun bir dizi sosyal ve çevresel faktörden nihai çöküşünün ardından,[33]Babil uygarlığı bölgeye hakim olmaya başladı. Babil tıbbına örnek olarak, ummânū veya baş bilgin, Borsippa'dan Esagil-kin-apli tarafından yazılan kapsamlı Babil tıp metni, Teşhis El Kitabı'nı içerir.[34]: 99[35]Babil kralı Adad-apla-iddina'nın (MÖ 1069-1046) hükümdarlığı sırasında MÖ 11. yüzyılın ortalarında.[36]
Bu tıbbi inceleme, tanı, prognoz, fizik muayene ve çare uygulamalarına büyük önem verdi. Metin, bir hastanın vücudunda gözlemlenen semptomların tanı ve prognozu ile birleştirilmesinde kullanılan mantıksal kuralların yanı sıra tıbbi semptomların ve genellikle ayrıntılı ampirik gözlemlerin bir listesini içerir.[34]: 97-98 Burada, hastalık ve yaralanmanın nedenlerini anlamak için açıkça geliştirilmiş gerekçeler geliştirildi, şimdi doğal nedenler, doğaüstü büyü ve dini açıklamalar olarak anlayabileceğimiz unsurların zamanında üzerinde anlaşmaya varılan teorilerle desteklendi.[35]

Eski Mezopotamya uygarlıklarından en bilinen ve kurtarılan eserler, neo-Asur'da (c. 900 - 600 BCE) ve neo-Babil (c. 600 - 500 BCE) dönemleri, yerli Mezopotamya hükümdarları tarafından yönetilen son imparatorluklar olarak.[37]Bu keşifler, bu dönemden çok sayıda tıbbi kil tabletini içerir, ancak kil belgelerine verilen zarar, tıbbi uygulamalar anlayışımızda büyük boşluklar yaratır.[38]
Mezopotamya medeniyetleri boyunca, kanıtlanmış profilaksi uygulamaları, hastalığın yayılmasını önlemek için önlemler almak da dahil olmak üzere çok çeşitli tıbbi yenilikler vardır.[28]inme hesapları,[alıntı gerekli] akıl hastalıklarının farkındalığına.[39]
Eski Mısır tıbbı

Nil nehri boyunca (günümüz Mısır, Sudan ve Güney Sudan'ın bazı bölgelerinde) yayılan bir medeniyet olan Eski Mısır, c. MÖ 525'te Pers fethi yoluyla çöküşüne kadar MÖ 3150[40]ve MÖ 332'de Büyük İskender'in fethinden nihai düşüş.
Eşsiz hanedanlar, altın dönemler ve orta istikrarsızlık dönemleri boyunca, eski Mısırlılar, çoğu Kahun Jinekolojikolojik Papirüs, Edwin Smith Papirüsü, Ebers Papirüsü, Londra Tıbbi Papirüsü, Yunan Büyülü Papirüsleri gibi papirüslerden oluşan hayatta kalan belgelerle ortaya çıkarılan karmaşık, deneysel ve iletişimsel bir tıp geleneği geliştirdiler.[41]
Herodot, Mısırlıları "Libyalıların yanında tüm insanların en sağlıklısı" olarak nitelendirdi.[42]kuru iklim ve sahip oldukları dikkate değer halk sağlığı sistemi nedeniyle. Ona göre, "tıp pratiği aralarında o kadar uzmanlaşmış ki, her doktor bir hastalığın şifacısıdır, daha fazlası değil." Mısır tıbbı, önemli ölçüde, doğaüstü ile uğraşsa da,[43]sonunda anatomi, halk sağlığı ve klinik teşhis alanlarında pratik bir kullanım geliştirdi.
Edwin Smith Papirüsü'ndeki tıbbi bilgiler MÖ 3000 gibi erken bir zamana kadar uzanabilir.[44] 3. hanedandakiImhotep bazen eski Mısır tıbbının kurucusu ve Edwin Smith Papirüsü'nün orijinal yazarı olması, tedavileri, rahatsızlıkları ve anatomik gözlemleri detaylandırmasıyla tanınır. Edwin Smith Papirüsü, daha önceki birkaç eserin bir kopyası olarak kabul edilir ve c. 1600 BCE. Neredeyse tamamen büyülü düşünceden yoksun cerrahi üzerine eski bir ders kitabıdır ve sayısız hastalığın muayenesini, teşhisini, tedavisini ve prognozunu enfes bir şekilde açıklar.[45]

Kahun Jinekolojik Papirüs[46]gebe kalma sorunları da dahil olmak üzere kadınların şikayetlerini ele alır. Tanıyı detaylandıran otuz dört vaka ve[47]tedavi hayatta kalır, bazıları parça parça.[48]MÖ 1800'e kadar uzanan, hayatta kalan en eski tıbbi metindir.
Yaşam Evleri olarak adlandırılan sağlık kurumlarının, eski Mısır'da MÖ 2200 gibi erken bir tarihte kurulduğu bilinmektedir.[49]
Ebers Papirüsü, lavmanlardan bahseden en eski yazılı metindir. Birçok ilaç lavmanlar tarafından uygulandı ve birçok tıp uzmanından biri Anüs Çobanı Iri idi.[50]
Bilinen en eski doktor aynı zamanda eski Mısır'a da atfedilir: Hesy-Ra, MÖ 27. yüzyılda Kral Djoser için "Diş Hekimleri ve Hekimler Şefi".[51]Ayrıca, bilinen en eski kadın hekim olan Peseshet, 4. hanedanlık döneminde Eski Mısır'da çalıştı. Unvanı "Bayan Hekimlerin Bayan Gözetmeni" idi.[52]
Eski Çin tıbbı

Erken Çin hanedanlarındaki tıbbi ve şifa uygulamaları, geleneksel Çin tıbbı (TCM) uygulamasıyla yoğun bir şekilde şekillendirildi. Zhou Hanedanlığı'ndan başlayarak, bu sistemin parçaları geliştiriliyordu ve Klasik Değişimler (Yi Jing) ve Şiir Klasiği'ndeki (Shi Jing) bitkiler üzerine ilk yazılarda gösteriliyor.[53][54]
Çin ayrıca büyük bir geleneksel tıp grubu geliştirdi. Geleneksel Çin tıbbının felsefesinin çoğu, Taocu doktorlar tarafından yapılan ampirik hastalık ve hastalık gözlemlerinden türetilmiştir ve bireysel insan deneyimlerinin her ölçekte çevrede etkili nedensel ilkeleri ifade ettiğine dair klasik Çin inancını yansıtmaktadır. Bu nedensel ilkeler, ister maddi, ister temel veya mistik olsun, evrenin doğal düzeninin ifadesi olarak ilişkilidir.
Çin tıbbının temel metni, MÖ 5. yüzyıldan 3. yüzyıla kadar yazılan Huangdi neijing'dir (veya Sarı İmparatorun İç Kanonu).[55]MS 2. yüzyılın sonlarına doğru, Han hanedanı sırasında Zhang Zhongjing, Neijing Suwen'e bilinen en eski referansı içeren Soğuk Hasar Üzerine Bir İnceleme yazdı. Jin hanedanı uygulayıcısı ve akupunktur ve moxibustion savunucusu Huangfu Mi (215-282), ayrıca Sarı İmparator'dan Jiayi jing'inde alıntı yapıyor, c. 265.Tang hanedanı döneminde, Suwen genişletildi ve revize edildi ve şimdi geleneksel Çin tıbbının temel köklerinin mevcut en iyi temsilidir. Bitkisel ilaç, akupunktur, masaj ve diğer terapi biçimlerinin kullanımına dayanan geleneksel Çin tıbbı binlerce yıldır Çin'de uygulanmaktadır.
Eski Hint tıbbı
Erken Demir Çağı'ndan kalma Hinduizmin kutsal bir metni olan Atharvaveda, tıpla ilgili ilk Hint metinlerinden biridir. Atharvaveda ayrıca çeşitli rahatsızlıklar için bitki reçeteleri içerir. Rahatlıkları tedavi etmek için bitkilerin kullanılması daha sonra Ayurveda'nınbüyük bir bölümünü oluşturacaktır.
"uzun ömür için tam bilgi" anlamına gelen Ayurveda, Hindistan'ın başka bir tıp sistemidir. En ünlü iki metni Charaka ve Sushruta okullarına aittir. Ayurveda'nın en eski temelleri, geleneksel bitkisel uygulamaların bir sentezi üzerine, teorik kavramsallaştırmaların, yeni nosolojilerin ve yaklaşık MÖ 600'den itibaren yeni terapilerin eklenmesi ve Buda ve diğerlerini içeren düşünür topluluklarından çıkanlar üzerine inşa edildi.[56]
Charaka'nın özetine göre, Charakasamhitā, sağlık ve hastalık önceden belirlenmemiştir ve yaşam insan çabasıyla uzatılabilir. Suśruta'nın özeti olan Suśrutasamhitā, tıbbın amacını hastaların hastalıklarını tedavi etmek, sağlıklıları korumak ve yaşamı uzatmak için tanımlar. Her iki eski rapman, çok sayıda hastalığın muayenesi, teşhisi, tedavisi ve prognozunun ayrıntılarını içerir. Suśrutasamhitā, rinoplasti, yırtık kulak loblarının onarımı, perineal litotomi, katarakt cerrahisi ve diğer bazı eksizyonlar ve diğer cerrahi prosedürler dahil olmak üzere çeşitli cerrahi biçimlerindeki prosedürleri tanımlamasıyla dikkat çekicidir. En dikkat çekici olanı Susruta'nın ameliyatı, özellikle de plastik cerrahinin babası olarak adlandırıldığı rinoplastiydi. Susruta ayrıca 125'ten fazla cerrahi aleti ayrıntılı olarak tanımladı. Sushruta'nın bilimsel sınıflandırma tutkusu da dikkat çekicidir: Tıbbi incelemesi 184 bölümden oluşur, yaşlanma ve akıl hastalığı ile ilgili yaralanmalar ve hastalıklar da dahil olmak üzere 1.120 durum listelenmiştir.
Ayurveda klasikleri sekiz tıp dalından bahseder: kāyācikitsā (iç hastalıkları), śalyacikitsā (anatomi dahil cerrahi), śālākyacikitsā (göz, kulak, burun ve boğaz hastalıkları), kaumārabhṛtya (obstetri ve jinekoloji ile pediatri), bhūtavidyā (ruh ve psikiyatrik tıp), agada tantra (sokma ve ısırık tedavileri ile toksikoloji), rasāyana (gençleştirme bilimi) ve vājīkaraṇa (afrodisiak ve doğurganlık). Bunları öğrenmenin yanı sıra, Āyurveda öğrencisinin ilaçlarının hazırlanmasında ve uygulanmasında vazgeçilmez olan on sanatı bilmesi bekleniyordu: damıtma, operatif beceriler, yemek pişirme, bahçecilik, metalurji, şeker üretimi, eczacılık, minerallerin analizi ve ayrılması, metallerin birleştirilmesi ve alkalilerin hazırlanması. İlgili klinik konuların öğretimi sırasında çeşitli konuların öğretilmesi yapılmıştır. Örneğin, anatomi öğretimi cerrahi öğretiminin bir parçasıydı, embriyoloji pediatri ve obstetrik eğitiminin bir parçasıydı ve fizyoloji ve patoloji bilgisi tüm klinik disiplinlerin öğretiminde iç içe geçmişti. Öğrencinin eğitiminin normal uzunluğu yedi yıl olmuş gibi görünüyor. Ama hekim öğrenmeye devam edecekti.[57]
Antik Yunan tıbbı
Mizahlar
Mizah teorisi eski tıbbi eserlerden türetilmiştir, 19. yüzyıla kadar Batı tıbbına hakimdir ve Yunan filozofu ve cerrah Pergamonlu Galen'e (129-c. 216 CE).[58]Yunan tıbbında, hastalıkla bağlantılı dört mizah veya vücut sıvısı olduğu düşünülmektedir: kan, balgam, sarı safra ve siyah safra.[59]İlk bilim adamları, yiyeceklerin kan, kas ve kemiklere sindirildiğine, kan olmayan mizahların ise daha sonra kalan sindirilemez malzemelerden oluştuğuna inanıyorlardı. Dört mizahtan herhangi birinin fazlalığı veya eksikliği, hastalığa neden olan bir dengesizliğe neden olacak şekilde teorize edilir; yukarıda belirtilen ifade, Hipokrat'tan önceki kaynaklar tarafından varsayıldı.[59]Hipokrat (c. MÖ 400) yılın dört mevsiminin ve insanın mizahlarla ilgili olarak vücudu etkileyen dört yaşını çıkarmıştır.[58]İnsanın dört yaşı çocukluk, gençlik, birinci sınıf yaş ve yaşlılıktır.[59]Dört mevsimle ilişkili dört mizah, kara safra – sonbahar, sarı safra – yaz, balgam – kış ve kan – ilkbahardır.[60]
De tempeamentis'te Galen, mizaç veya kişilik özellikleri dediği şeyi bir kişinin doğal mizah karışımına bağladı. Ayrıca mizaç dengesini kontrol etmek için en iyi yerin avucun içinde olduğunu söyledi. Balgamlı olarak kabul edilen bir kişinin içe dönük, eşit-temperli, sakin ve huzurlu olduğu söylenir.[59]Bu kişi, viskoz bir madde veya mukoza olarak tanımlanan fazla balgama sahip olacaktır.[61]Benzer şekilde, karamsar, endişeli, depresif, içe dönük ve kötümser olmakla ilgili melankolik bir mizaç.[59]Melankolik bir mizaç, tortul ve koyu renkli olan siyah safra fazlalığından kaynaklanır.[61]Dışa dönük, konuşkan, uysak, kaygısız ve girişken olmak, çok fazla kanla bağlantılı olan iyimser bir mizaçla çakışır.[59]Son olarak, bir choleric mizaç, aslında kırmızı renkte olan ve köpük dokusuna sahip olan çok fazla sarı safra ile ilgilidir; agresif, heyecanlı, dürtüsel ve aynı zamanda dışa dönük olmakla ilişkilidir.
Mizahların orantısızlığını tedavi etmenin sayısız yolu vardır. Örneğin, birinin çok fazla kana sahip olduğundan şüphelenilirse, doktor tedavi olarak kan alma işlemi yapardı. Aynı şekilde, çok fazla balgamı olan bir kişi balgam çıkardıktan sonra kendini daha iyi hissedecek ve çok fazla sarı safrası olan biri temizleyecekti.[61]Mizah dengesinde dikkate alınması gereken bir diğer faktör, iklim ve yükseklik gibi kişinin içinde bulunduğu havanın kalitesidir. Ayrıca yiyecek ve içecek standardı, uyku ve uyanma dengesi, egzersiz ve dinlenme, tutma ve tahliye önemlidir. Öfke, üzüntü, neşe ve aşk gibi ruh halleri dengeyi etkileyebilir. Bu süre zarfında, dengenin önemi, kadınların menstrüasyon sırasında aylık olarak kan kaybetmesi ve erkeklerden daha az gut, artrit ve epilepsi oluşumuna sahip olmasıyla gösterildi.[61]Galen ayrıca üç fakülte olduğunu varsaydı. Doğal fakülte büyümeyi ve üremeyi etkiler ve karaciğerde üretilir. Hayvan veya hayati fakülte, kalpten gelen solunumu ve duyguyu kontrol eder. Beyinde, psişik fakülte duyuları ve düşünceyi emreder.[61]Bedensel fonksiyonların yapısı mizahlarla da ilgilidir. Yunan hekimler yemeğin midede pişirildiğini anladı; besinlerin çıkarıldığı yer burasıdır. Yiyeceklerden elde edilen en iyi, en güçlü ve saf besinler, karaciğerde üretilen ve damarlar yoluyla organlara taşınan kan için ayrılmıştır. Rüzgar veya nefes anlamına gelen pnöma ile güçlendirilmiş kan, atardamarlar tarafından taşınır.[59]Kanın aldığı yol şu şekildedir: venöz kan vena kavadan geçer ve kalbin sağ ventrikülüne taşınır; daha sonra pulmoner arter onu akciğerlere götürür.[61]Daha sonra, pulmoner ven daha sonra akciğerlerden gelen havayı kanla karıştırarak, farklı gözlemlenebilir özelliklere sahip arteriyel kan oluşturur.[59]Karaciğerden ayrıldıktan sonra üretilen sarı safranın yarısı kana, diğer yarısı ise safra kesesine gider. Benzer şekilde üretilen kara safranın yarısı kanla karışır, diğer yarısı da dalak tarafından kullanılır.[61]
İnsanlar
MÖ 800 civarında İlyada'daki Homer, Asklepios'un iki oğlu, takdire şayan doktorlar Podaleirius ve Machaon ve bir oyunculuk doktoru olan Patroclus'unyara tedavisinin açıklamalarını verir. Çünkü Machaon yaralandı ve Podaleirius savaşta Eurypylus, Patroclus'a "ok başını kesmesini ve uyluğumdaki koyu kanı ılık suyla yıkamasını ve yarama iyileşme gücüne sahip yatıştırıcı otlar serpmesini" istiyor.[62]Asklepios, Imhotep gibi, zaman içinde bir şifa tanrısı olarak ilişkilendirilmeye başladı.

Asclepieia (Eski Yunanca: Ἀσκληπιεῖα, sing. Ἀσκληπιεῖον, Asclepieion) olarak bilinen şifa tanrısı Asclepius'a adanmış tapınaklar, tıbbi tavsiye, prognoz ve şifa merkezleri olarak işlev gördü.[63]Bu türbelerde, hastalar anesteziden farklı olmayan enkoimesis (ἐγκοίμησις) olarak bilinen, ya bir rüyada tanrıdan rehberlik aldıkları ya da ameliyatla iyilendikleri rüya- benzeri bir uydüklenmiş uyku durumuna girerlerdi.[64]Asclepeia, şifaya elverişli dikkatlice kontrol edilen alanlar sağladı ve şifa için oluşturulan kurumların gereksinimlerinin birçoğunu yerine getirdi.[63]Epidaurus'un Asclepeion'unda, MÖ 350'ye tarihlenen üç büyük mermer tahta, tapınağa bir sorunla gelen ve oraya atan yaklaşık 70 hastanın isimlerini, vaka geçmişlerini, şikayetlerini ve tedavilerini koruyor. Karın apsesinin açılması veya travmatik yabancı maddenin çıkarılması gibi listelenen cerrahi tedavilerin bazıları gerçekleşecek kadar gerçekçidir, ancak hasta afyon gibi soporifik maddeler yardımıyla indüklenen enkoimesis durumundadır.[64] Croton'lu Alcmaeon, MÖ 500 ile 450 yılları arasında tıp üzerine yazdı. Kanalların duyu organlarını beyne bağladığını ve diseksiyon yoluyla bir tür kanal, optik sinirler keşfetmesinin mümkün olduğunu savundu.[65]
Kos'un Hipokrat'ı (c. 460 – c. 370 BCE), "modern tıbbın babası" olarak kabul edilir.[66]Hipokrat Külliyatı, Hipokrat ve öğrencileriyle güçlü bir şekilde ilişkili olan eski Yunanistan'dan yaklaşık yetmiş erken tıbbi eserin bir koleksiyonudur. En ünlüsü, Hipokratlar doktorlar için Hipokrat Yemini'ni icat etti. Çağdaş doktorlar, Hipokrat Yemini'nin ilk baskılarında bulunan yönleri içeren bir görev yemini ediyorlar.
Birçok hastalığı ve tıbbi durumu ilk olarak Hipokrat ve takipçileri tanımladı. Bir tıp sistemi olarak mizahçılık (homoralizm) 5. yüzyıl Yunan tıbbından önce olsa da, Hipokrat ve öğrencileri, hastalığın kan, balgam, kara safra ve sarı safra dengesizliği ile açıklanabileceği düşüncesini sistematikleştirdi.[67]Hipokrat'a, kronik süpüratif akciğer hastalığı, akciğer kanseri ve siyanotik kalp hastalığında önemli bir tanı işareti olan parmakların sopalanmasının ilk tanımı için kredi verilir. Bu nedenle, sopalı parmaklar bazen "Hipokrat parmakları" olarak adlandırılır.[68]Hipokrat ayrıca Hipokrat yüzünü Prognozdatanımlayan ilk doktordu. Shakespeare, Henry V.'nin II. Perde, III. Sahnesinde Falstaff'ın ölümünü yazarken bu tanımlamaya ünlü bir şekilde ima ediyor.[69]Hipokrat, hastalıkları akut, kronik, endemik ve salgın olarak sınıflandırmaya başladı ve "alevlenme, nüks, çözüm, kriz, paroksizm, zirve ve iyileşme" gibi terimler kullanmaya başladı.[70][71]

Yunan Galen (c. MS 129-216), teorileri yaklaşık 1500 yıl boyunca tüm tıbbi çalışmalara hakim olduğu için antik dünyanın en büyük doktorlarından biriydi.[72]Teorileri ve deneyleri, kalbi ve kanı çevreleyen modern tıbbın temelini attı. Galen'in tıptaki etkisi ve yenilikleri, zamanının diğer tıbbi deneylerine benzemeyen, yürüttüğü deneylere atfedilebilir. Galen, tıbbi diseksiyonun tıbbı gerçekten anlamada temel prosedürlerden biri olduğuna kuvvetle inanıyordu. Anatomik olarak insanlara benzeyen farklı hayvanları incelemeye başladı, bu da iç organlar hakkında daha fazla bilgi edinmesini ve cerrahi çalışmaları insan vücuduna tahmin etmesini sağladı.[72]Ayrıca, neredeyse iki bin yıl boyunca tekrar denenmeyen beyin ve göz ameliyatları da dahil olmak üzere birçok cüretkar operasyon gerçekleştirdi. Diseksiyonlar ve cerrahi prosedürler sayesinde Galen, kanın insan vücudunda dolaşabildiği ve kalbin insan ruhuna en çok benzediği sonucuna vardı.[72][73]Ars medica'da ("Tıp Sanatları"), zihinsel özellikleri vücut organlarının spesifik karışımları açısından daha da açıklar.[74][75]Çalışmalarının çoğu fiziksel anatomiyi çevrelerken, aynı zamanda humoral fizyolojide de yoğun bir şekilde çalıştı.
Galen'in tıbbi çalışmaları, Orta Çağ'a kadar otoriter olarak kabul edildi. Ortaçağ hekiminin üniversite anatomi müfredatının dayanak noktası haline gelen insan vücudunun fizyolojik bir modelini bıraktı. Hayvan diseksiyonlarını insan vücudu modeline doğru tahmin etmeye çalışsa da, Galen'in bazı teorileri yanlıştı. Bu, modelinin durağanlık ve entelektüel durgunluktan büyük ölçüde muzdarip olmasına neden oldu.[76]Yunan ve Roma tabuları, insan vücudunun diseksiyonunun eski zamanlarda genellikle yasaklanmasına neden oldu, ancak Orta Çağ'da değişti.[77][78]
1523'te Galen'in Doğa Fakülteleri Üzerine'si Londra'da yayınlandı. 1530'larda Belçikalı anatomist ve doktor Andreas Vesalius, Galen'in Yunanca metinlerinin çoğunu Latince'ye çevirmek için bir proje başlattı. Vesalius'un en ünlü eseri De humani corporis fabrica, Galenik yazı ve biçimden büyük ölçüde etkilenmiştir.
Herophilus ve Erasistratus

İki büyük İskenderiyeli, anatomi ve fizyolojinin bilimsel çalışmalarının temellerini, Kalkedonlu Herophilus ve Ceos'lu Erasistratus'u attı.[80]Diğer İskenderiye cerrahları bize anestezi olarak ligatür (hemostaz), litotomi, fıtık ameliyatları, oftalmik cerrahi, plastik cerrahi, çıkık ve kırıkların azaltılması yöntemleri, trakeotomi ve mandrake verdi. Onlar hakkında bildiklerimizin bir kısmı Bergamalı Celsus ve Galen'den geliyor.[81]
Ünlü İskenderiyeli doktor Kalkedonlu Herophilus, insan anatomisinin öncülerinden biriydi. İnsan vücudunun anatomik yapısı hakkındaki bilgisi geniş olmasına rağmen, nöral anatomi yönlerinde uzmanlaştı.[82]Böylece deneyleri, kan-vasküler sistemin anatomik bileşimi ve sistemden analiz edilebilen titreşimler etrafında toplandı.[82]Ayrıca, uyguladığı cerrahi deney, insan vücudunun keşfini ve diseksiyonunu başlatan ilk doktorlardan biri olduğu için tıp alanında çok belirgin hale gelmesine neden oldu.[83]
Yasaklı insan diseksiyonu uygulaması, skolastik topluluk içinde geçirdiği süre boyunca kaldırıldı. Yunan tıbbı tarihindeki bu kısa an, sinir sisteminin çekirdeği olduğuna inandığı beyni daha fazla incelemesine izin verdi.[83]Ayrıca, ikinci nabzın ve birincisinin olmadığını belirterek damarlar ve arterler arasında ayrım yaptı. Böylece, İskenderiye tıp fakültesinde çalışırken, Herophilus, vücudu cerrahi olarak keşfetmesine dayanarak zekayı beyne yerleştirdi ve sinir sistemini harekete ve duyuma bağladı. Ayrıca o ve çağdaşı Erasistratus of Sakız, damarların ve sinirlerin rolünü araştırmaya devam etti. Kapsamlı bir araştırma yaptıktan sonra, iki İskenderiyeli insan vücudundaki damarların ve sinirlerin seyrini haritaladı. Erasistratus, insan beyninin yüzeyinin diğer hayvanlara kıyasla artan karmaşıklığını üstün zekasına bağladı. Bazen araştırmasını ilerletmek için deneyler kullandı, bir zamanlar kafesli bir kuşu tekrar tekrar tarttı ve beslenme zamanları arasındaki kilo kaybını not etti.[84]Erasistratus'un fizyolojisinde hava vücuda girer, daha sonra akciğerler tarafından kalbe çekilir, burada hayati ruha dönüşür ve daha sonra vücuttaki arterler tarafından pompalanır. Bu hayati ruhun bir kısmı beyne ulaşır, burada hayvan ruhuna dönüşür ve daha sonra sinirler tarafından dağıtılır.[84]
Antik Roma tıbbı
Romalılar, kadınlara özgü ilk aletler de dahil olmak üzere çok sayıda cerrahi alet icat ettiler.[85]forseps, neşter, koter, çapraz bıçaklı makas, cerrahi iğne, ses ve speküllerin cerrahi kullanımlarının yanı sıra.[86][87]Romalılar ayrıca katarakt ameliyatı yaptılar.[88]
Roma ordusu doktoru Dioscorides (c. MS 40–90), Yunan bir botanikçi ve farmakologdu. 600'den fazla bitkisel tedaviyi anlatan ve sonraki 1.500 yıl boyunca yaygın olarak kullanılan etkili bir farmakope oluşturan De Materia Medica ansiklopedisini yazdı.[89]
Roma İmparatorluğu'ndaki ilk Hıristiyanlar, tıbbı teolojilerine, ritüel uygulamalarına ve metaforlarına dahil ettiler.[90]
Klasik sonrası tıp

Orta Doğu
Yerler
Bizans tıbbı
Bizans tıbbı, yaklaşık MS 400'den MS 1453'e kadar Bizans İmparatorluğu'nun ortak tıbbi uygulamalarını kapsar. Bizans tıbbı, Greko-Romen selefleri tarafından geliştirilen bilgi tabanı üzerine inşa etmek için dikkate değerdi. Antik çağlardan beri tıbbi uygulamaları korurken, Bizans tıbbı, Rönesans sırasında tıbbın Batı'nın yeniden doğuşunu teşvik etmenin yanı sıra İslam tıbbını da etkiledi.
Bizanslı hekimler genellikle tıp bilgisini derlemiş ve ders kitaplarında standartlaştırmıştır. Kayıtları hem teşhis açıklamalarını hem de teknik çizimleri içerme eğilimindeydi. Önde gelen doktor Aeginalı Paul tarafından yazılan Yedi Kitaptaki Tıbbi Özet, özellikle kapsamlı bir tıbbi bilgi kaynağı olarak hayatta kaldı. Yedinci yüzyılın sonlarında yazılan bu özet, sonraki 800 yıl boyunca standart bir ders kitabı olarak kullanımda kaldı.
Geç antik çağ tıp biliminde bir devrime yol açtı ve tarihi kayıtlar genellikle sivil hastanelerden bahseder (her ne kadar savaş alanı tıbbı ve savaş zamanı, İmparatorluk Roma'dan çok önce kaydedilmiş olsa da). Konstantinopolis, kavşak konumu, zenginliği ve birikmiş bilgisi ile desteklenen Orta Çağ'da bir tıp merkezi olarak öne çıktı.
Yapışık ikizleri ayırmanın bilinen ilk örneği, 10. yüzyılda Bizans İmparatorluğu'nda meydana geldi. Bir sonraki yapışık ikizleri ayırma örneği, yüzyıllar sonra 1689'da Almanya'da kaydedilecekti.[91][92]
Bizans İmparatorluğu'nun komşuları olan Pers Sasani İmparatorluğu da kayda değer katkılarını esas olarak "6. ve 7. yüzyıllarda antik dünyanın en önemli tıp merkezi" olan Gondeshapur Akademisi'nin kurulmasıyla yaptı.[93]Ayrıca, İran'da İngiliz doktor ve tıp tarihçisi Cyril Elgood, Gondeshapur Akademisi gibi tıp merkezleri sayesinde "çok büyük ölçüde, tüm hastane sistemi için kredinin İran'a verilmesi gerektiğini" söyledi.[94]
İslam tıbbı

İslam medeniyeti, hekimleri anatomi, oftalmoloji, farmakoloji, eczacılık, fizyoloji ve cerrahi dahil olmak üzere tıp alanına önemli katkılarda bulunduğu için tıp biliminde önceliğe yükseldi. İslam medeniyetinin tıp içinde bu alanlara katkısı yüzlerce yıl süren kademeli bir süreçti. İlk büyük Müslüman hanedanlığı olan Emevi Halifeliği (MS 661-750) döneminde, gelişiminin çok erken aşamalarında olan ve pek ilerleme kaydedilmeyen bu alanlar.[95]Emevi Halifeliği sırasında tıpta sınırlı ilerlemenin bir nedeni, Halifeliğin Muhammed'in ölümünden sonra genişlemeye odaklanmasıydı (MS 632).[96]Yayılmacılığa odaklanmak, kaynakları tıp gibi diğer alanlardan yönlendirdi. Bu faktörler üzerindeki öncelik, nüfusun yoğun bir kısmının, maneviyata gösterilen dikkat nedeniyle Tanrı'nın hastalıkları ve hastalıkları için tedavi sağlayacağına inanmasına neden oldu.[96]
Tıp alanına artan bir ilgi olmadan önce o dönemde başka birçok ilgi alanı da vardı. Emevilerin beşinci halifesi Abd al-Malik ibn Marwan, hükümet yönetimini geliştirdi, Arapçayı ana dil olarak benimsedi ve daha birçok alana odaklandı.[97]Ancak, İslam tıbbına olan bu artan ilgi, Abbasi Hilafeliği (MS 750-1258) MS 750'de Emevi Halifeliği'ni devirdiğinde önemli ölçüde arttı.[98]Emevi Halifeliği'nden Abbasi Halifeliği'ne hanedanın bu değişimi, bilimsel ve tıbbi gelişmelere doğru bir dönüm noktası olarak hizmet etmiştir. Buna büyük bir katkıda bulunan, Abbasi yönetimi altında Yunan mirasının çoğunun, o zamana kadar İslam uluslarının ana dili olan Arapçaya aktarılmasıydı.[96]Bu nedenle, birçok İslam hekimi, İskenderiye ve Mısır'daki Yunan alimlerinin eserlerinden büyük ölçüde etkilendi ve yeni tıbbi bilgi parçaları üretmek için bu metinleri daha da genişletebildi.[99]Bu zaman dilimi, tıp da dahil olmak üzere teknoloji, ticaret ve bilimlerin gelişimi ve gelişmesi için bir gelişme döneminin olduğu İslam Altın Çağı olarak da bilinir. Ek olarak, bu süre zarfında MS 805'te Abbasi halifesi Harun al-Rashid tarafından Bağdat'ta ilk İslami Hastanenin kurulması, Altın Çağ'ın görkemli bir olayı olarak anlatıldı.[95]Bağdat'taki bu hastane Bağdat'ın başarısına büyük katkı sağladı ve aynı zamanda İslam hekimlerine eğitim olanakları sağladı. İslam'ın Altın Çağı'nda tıbbi ilerlemelerin ve anlayışların önünü açan birçok ünlü İslam hekimi vardı. Ancak bu, Arapları etkileyen dünyanın birçok farklı bölgesinden gelen etki olmadan mümkün olmazdı.
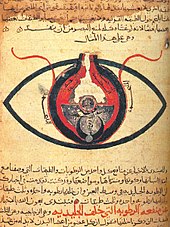
Araplar eski Hint, Pers, Yunan, Roma ve Bizans tıbbi uygulamalarından etkilenmiş ve daha da gelişmelerine yardımcı olmuşlardır.[100]Galen ve Hipokrat önde gelen otoritelerdi. Galen'in 129 eserinin Nesturi Hristiyan Hunayn ibn Ishaq ve yardımcıları tarafından Arapça'ya çevrilmesi ve özellikle Galen'in tıbba rasyonel sistematik bir yaklaşım konusundaki ısrarı, Arap İmparatorluğu'na hızla yayılan İslam tıbbı için şablon oluşturdu.[101]En ünlü doktorları arasında sağlık, tıp ve esenlik üzerine 40'tan fazla eser yazan Pers polimatları Muhammed ibn Zakarīya al-Rāzi ve İbnina vardı. Yunanistan ve Roma'dan yol alan İslam alimleri, tıp sanatını ve bilimini hem canlı tuttular ve ilerlediler.[102]Farsça bilge Avicenna da "tıbbın babası" olarak da adlandırılmıştır.[103]Birçok ortaçağ Avrupa üniversitesinde standart bir tıbbi metin haline gelen Tıp Kanonu'nu yazdı,[104]tıp tarihinin en ünlü kitaplarından biri olarak kabul edilir.[105] Tıp Kanonu, Greko-Romen tıbbı (özellikle Galen) dahil olmak üzere daha önceki geleneklerden etkilenen ortaçağ İslam dünyasının çağdaş tıbbi bilgisine genel bir bakış sunar.[106] İran tıbbı, Çin tıbbı ve Hint tıbbı. Farslı hekim al-Rāzi[107]Yine de hem ortaçağ Batı hem de ortaçağ İslam tıbbında etkili kalan Yunan mizah teorisini ilk sorgulayanlardan biriydi.[108]Al-Rāzi'nin Al-Mansuri adlı eserinin bazı ciltleri, yani "Cerrahi Üzerine" ve "A General Book on Therapy", Avrupa üniversitelerinde tıp müfredatının bir parçası oldu.[109]Ek olarak, bir doktor doktoru olarak tanımlanmıştır,[110]Pediatrinin babası,[111][112]ve oftalmolojininöncüsü. Örneğin, göz bebeğinin ışığa tepkisini ilk tanıyan oydu.[alıntı gerekli]
İnsanlığın insan anatomisi anlayışına katkılarına ek olarak, bilim adamlarını ve akademisyenleri, özellikle de doktorları İslamla, modern hastane sisteminin geliştirilmesinde paha biçilmez bir rol oynadı ve daha çağdaş tıp uzmanlarının Avrupa'da ve başka yerlerde halk sağlığı sistemleri modellerini oluşturacağı temelleri yarattı.[113]İran'da Safevi imparatorluğu (16.-18. yüzyıllar) ve Hindistan'daki Babür imparatorluğu (16.-19. yüzyıllar) döneminde, Müslüman alimler hastane kurumunu kökten dönüştürerek, zamanın hızla gelişen tıbbi bilgisinin çok çeşitli kültürlerden öğrenciler ve öğretmenler arasında aktarılabileceği bir ortam yarattılar.[114]O zamanlar hasta bakımı ile iki ana düşünce okulu vardı. Bunlar, Perslerden humoral fizyolojisini ve Ayurveda pratiğini içeriyordu. Bu teoriler Sanskritçe'den Farsça'ya ve vice-versa'ya çevrildikten sonra, hastaneler kültür ve tekniklerin bir karışımına sahip olabilir. Bu, işbirlikçi bir tıp duygusuna izin verdi.[alıntı gerekli] Hastaneler, bu dönemde varlıklı patronların yaygın olarak kurdukları için giderek yaygınlaştı. Hijyene vurgu, hastaların bakımına tamamen adanmış bir personel ve bireysel hastaların birbirinden ayrılması gibi bugün hala kullanımda olan birçok özellik, Avrupa'da uygulamaya başlamadan çok önce Islamate hastanelerinde geliştirildi.[115]O zamanlar, Avrupa'daki hastanelerin hasta bakımı yönleri yürürlüğe girmemişti. Avrupa hastaneleri bilim kurumlarından ziyade din yerleriydi. İslam alimleri tarafından yapılan bilimsel çalışmaların çoğunda olduğu gibi, tıp pratiğindeki bu yeni gelişmelerin çoğu, İslam dünyasında uzun süre kullanıldıktan yüzlerce yıl sonra Avrupa kültürlerine aktarıldı. Islamate bilim adamları, hastane sisteminin bugün güvenli bir şekilde çalışmasını sağlayan bilgilerin çoğunu keşfetmekten sorumlu olsalar da, bu çalışma üzerine inşa edilen Avrupalı bilim adamları hala tarihsel olarak kredinin çoğunu alıyorlar.[113]
İslam imparatorluklarında bilimsel tıbbi uygulamaların gelişmesinden önce, tıbbi bakım esas olarak rahipler gibi dini figürler tarafından gerçekleştiriliyordu.[113]Bulaşıcı hastalıkların nasıl işlediğine ve hastalığın neden insandan insana yayıldığına dair derinlemesine bir anlayış olmadan, hasta ve yaralılara bakmaya yönelik bu erken girişimler çoğu zaman yarardan çok zarar verdi. Aksine, Arap hastanelerinde İslamiye alimleri ve hekimler tarafından yeni ve daha güvenli uygulamaların geliştirilmesiyle, hastaların etkili bakımı için hayati önem taşıyan fikirler geliştirildi, öğrenildi ve yaygın olarak aktarıldı. Hastaneler, bugün hala kullanımda olan yeni "kavramlar ve yapılar" geliştirdi: erkek ve kadın hastalar, eczaneler, tıbbi kayıt tutma ve kişisel ve kurumsal sanitasyon ve hijyen için ayrı koğuşlar.[113]Bu bilgilerin çoğu, birçoğu Avrupa'ya taşınan ve Avrupalı sağlık çalışanlarının kullanımı için çevrilen Islamicate tıbbi metinleri aracılığıyla kaydedildi ve aktarıldı. Cerrah Abu Al-Qasim Al-Zahrawi tarafından yazılan Tasrif, Latince'ye çevrildi; Orta Çağ boyunca Avrupa üniversitelerindeki en önemli tıbbi metinlerden biri haline geldi ve cerrahi teknikler ve bakteriyel enfeksiyonun yayılması hakkında faydalı bilgiler içeriyordu.[113]
Hastane, Müslüman şehirlerin çoğunda yer alan tipik bir kurumdu ve genellikle dini kurumlara fiziksel olarak bağlı olmalarına rağmen, kendileri dini uygulama yerleri değildi.[114]Aksine, eğitimin ve bilimsel yeniliğin gelişebileceği tesisler olarak hizmet ettiler. İbadet yerleri varsa, hastanenin tıbbi tarafına ikincildiler. Astronomi bilimi için kullanılan gözlemevleriyle birlikte İslam hastaneleri, bilimsel bilginin yayılması için en önemli değişim noktalarından bazılarıydı. Kuşkusuz, İslam dünyasında gelişen hastane sistemi, toplum olarak bugün bildiğimiz ve bağlı olduğumuz hastanelerin yaratılmasında ve evrimleşmesinde paha biçilmez bir rol oynamıştır.
Avrupa
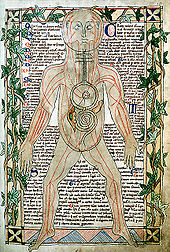
MS 400'den sonra, Batı Roma İmparatorluğu'nda tıp eğitimi ve uygulaması derin bir düşüşe geçti. Avrupa'da ortaya çıkan binlerce manastır hastanesinde özellikle yoksullar için tıbbi hizmetler sağlandı, ancak bakım ilkel ve çoğunlukla palyatifti.[116]Galen ve Hipokrat'ın yazılarının çoğu, St. Yunan tıbbi fikirlerini iletmek için birincil kanal olan Sevillalı Isidore.[117]Karolenj Rönesansı, Bizans ile daha fazla temas ve eski tıp konusunda daha fazla farkındalık getirdi,[118]ancak sadece 12. yüzyılın Rönesansı ve İspanya'daki Müslüman ve Yahudi kaynaklarından gelen yeni çeviriler ve Konstantinopolis'in düşüşünden sonra on beşinci yüzyıl kaynak seli ile Batı, klasik antik çağla tanışmasını tamamen geri kazandı.
Yunan ve Roma tabuları, diseksiyonun eski zamanlarda genellikle yasaklandığı anlamına geliyordu, ancak Orta Çağ'da değişti: Bologna'daki tıp öğretmenleri ve öğrenciler insan bedenlerini açmaya başladı ve Mondino de Luzzi (c. 1275-1326), insan diseksiyonuna dayanan bilinen ilk anatomi ders kitabını üretti.[77][78]
Wallis, üniversite eğitimli doktorların üstte olduğu bir prestij hiyerarşisi tanımlar, ardından bilgili cerrahlar; zanaat eğitimli cerrahlar; berber cerrahları; diş hekimi ve oculistler gibi gezgin uzmanlar; ampirikler; ve ebeler.[119]
Kurumlar
İlk tıp fakülteleri 9. yüzyılda, özellikle de güney İtalya'daki Salerno'daki Schola Medica Salernitana'da açıldı. Yunan, Latin, Arapça ve İbranice kaynaklardan gelen kozmopolit etkiler, ona Hipokrat Şehir olarak uluslararası bir ün kazandırdı. Varlıklı ailelerden gelen öğrenciler üç yıllık ön çalışma ve beş tıbbi çalışma için geldi. Federico II'nin yasalarına uygun olarak, 1224'te üniversiteyi kurduğu ve Schola Salernitana'yı geliştirdiği tıp, 1200 ile 1400 arasındaki dönemde, Sicilya'da (Sicilya Orta Çağları olarak adlandırılır) gerçek bir Yahudi tıbbı okulu oluşturmak için çok özel bir gelişmeye sahipti.[120]
Bunun sonucunda, yasal bir incelemeden sonra, başka bir Catania doktoru Pasquale'nin karısı olan Yahudi Sicilyalı bir kadına, tıp mesleğini icra etmek için resmi olarak eğitilmiş önceki kadının tarihi kaydı verildi.[121]
Bologna Üniversitesi'nde hekimlerin eğitimi 1219'da başladı. İtalyan şehri Avrupa'nın dört bir yanından öğrencileri cezbetti. Taddeo Alderotti, İtalyan öğrenilmiş tıbbın karakteristik özelliklerini belirleyen ve başka yerlerdeki tıp fakülteleri tarafından kopyalanan bir tıp eğitimi geleneği inşa etti. Turisanus (ö. 1320) onun öğrencisiydi.[122]
Padua Üniversitesi, yaklaşık 1220'de Bologna Üniversitesi'nden yürüyüşlerle kuruldu ve 1222'de tıp öğretmeye başladı. Otopsilerde ve vücudun iç işleyişinde uzmanlaşmış, hastalıkların ve rahatsızlıkların tanımlanması ve tedavisinde öncü bir rol oynamıştır.[123]1595'ten başlayarak, Padua'nın ünlü anatomik tiyatrosu, kamusal diseksiyonlar sırasında insan vücudunu inceleyen sanatçıları ve bilim adamlarını çekti. Galen'in yoğun çalışması, Vesalius'un De humani corporis fabrica'sının ilk kitabında olduğu gibi, kendi yazılarına göre modellenen Galen'in eleştirilerine yol açtı. Andreas Vesalius, Cerrahi ve Anatomi (explicator chirurgiae) kürsüsünde bulundu ve 1543'te anatomik keşiflerini De Humani Corporis Fabrica'da yayınladı. İnsan vücudunu birbirine bağlı bir organ gruplama sistemi olarak tasvir etti. Kitap, diseksiyonlara büyük ilgiyi tetikledi ve diğer birçok Avrupa şehrinin anatomik tiyatrolar kurmasına neden oldu.[124]
On üçüncü yüzyıla gelindiğinde, Montpellier'deki tıp fakültesi Salernitan okulunu gölgede kalmaya başladı. 12. yüzyılda, kısa süre sonra tıp okulları geliştiren İtalya, Fransa ve İngiltere'de üniversiteler kuruldu. Fransa'daki Montpellier Üniversitesi ve İtalya'nın Padua Üniversitesi ve Bologna Üniversitesi önde gelen okullardı. Öğrenmenin neredeyse tamamı Hipokrat, Galen, Avicenna ve Aristoteles'teki derslerden ve okumalardandı. Daha sonraki yüzyıllarda, Orta Çağ'ın sonlarında kurulan üniversitelerin önemi giderek arttı, örn. Prag'daki Charles Üniversitesi (1348'de kuruldu), Kraków'dakiJagiellonian Üniversitesi (1364), Viyana Üniversitesi (1365), Heidelberg Üniversitesi (1386) ve Greifswald Üniversitesi (1456).
İnsanlar
Kadınlar
1376'da Sicilya'da, tarihsel olarak, Federico II'nin yasalarıyla ilgili olarak, fizikçilerin muhteşem bir işi ile bir inceleme öngürdüler, ilacın bir kadına, Virdimura'ya, belgesi Palermo'da İtalyan ulusal arşivlerine korunan Catanya'lı bir Yahudi kadına uygulanmasının ilk niteliği verildi.[125]
Erken modern tıp
Yerler
İngiltere
İngiltere'de 1550'den sonra sadece üç küçük hastane vardı. Pelling ve Webster, 1580 ila 1600 döneminde Londra'da yaklaşık 200.000 kişilik bir nüfustan yaklaşık 500 tıp doktoru olduğunu tahmin ediyor. Hemşireler ve ebeler dahil değildir. Yaklaşık 50 doktor, 100 lisanslı cerrah, 100 eczacı ve 250 ek lisanssız uygulayıcı vardı. Son kategoride yaklaşık %25'i kadındı.[126]Tüm İngiltere'de - ve aslında tüm dünyada - şehir, kasaba veya kırsaldaki insanların büyük çoğunluğu, profesyonel eğitimi olmayan, ancak sorunları teşhis edebilen ve hasta insanlara ne yapmaları gerektiğini tavsiye edebilen ve belki de kırık kemikler koyabilen, bir diş çeken, bazı geleneksel otlar veya demler vereya onları tedavi etmek için biraz sihir yapan bilge şifacılar olarak üne sahip yerel amatörlere tıbbi bakıma bağlıydı.
İnsanlar
Avrupa
Rönesans, Hıristiyan Avrupa'ya burs üzerine yoğun bir odaklanma getirdi. Arapça ve Yunanca bilimsel eserlerin Latinceye çevrilmesi için büyük bir çaba ortaya çıktı. Avrupalılar yavaş yavaş sadece Romalıların ve Yunanlıların eski yazılarında değil, İslam bilim adamlarının çağdaş yazılarında da uzman oldular. Rönesans'ın sonraki yüzyıllarında, özellikle diseksiyon ve vücut muayenesi alanında deneysel araştırmalarda bir artış geldi ve böylece insan anatomisi hakkındaki bilgimizi ilerletti.[127]

Fikirler
- Animalcules: 1677'de Antonie van Leeuwenhoek, şimdi mikroorganizmalar olarak bildiğimiz "hayvankülleri", "protozoa üzerine mektup" makalelerinde tanımladı.[128]
- Kan dolaşımı: 1628'de İngiliz doktor William Harvey, Animalibus'taki Exercitatio Anatomica de Motu Cordis et Sanguinis'teki kan dolaşımını doğru bir şekilde tanımladığında çığır açan bir keşif yaptı. Bu zamandan önce hem öğrenciler hem de uzman hekimler tarafından kullanılan tıpta en kullanışlı el kitabı, bir farmakope olan Dioscorides'in De Materia Medica'sıydı.
Buluşlar
- Mikroskoplar: Bakteriler ve protistlar ilk olarak 1676'da Antonie van Leeuwenhoek tarafından mikroskoplagözlemlendi ve mikrobiyolojinin bilimsel alanını başlattı.[129]
Kurumlar
Bologna Üniversitesi'nde müfredat 1560-1590'da revize edildi ve güçlendirildi.[130]Temsili bir profesör Julius Caesar Aranzi (Arantius) (1530-1589) idi. Anatomiyi ilk kez büyük bir tıp dalı olarak kurduğu 1556 yılında Bologna Üniversitesi'nde Anatomi ve Cerrahi Profesörü oldu. Aranzi, anatomiyi, büyük ölçüde kendi araştırmasına, Galen'e ve çağdaş İtalyanlarının çalışmalarına dayanan patolojik süreçlerin bir tanımıyla birleştirdi. Aranzi, kalbin yarı ay kapaklarında “Aranzio Nodülleri”ni keşfetti ve superior levator palpebral ve coracobrachialis kaslarının ilk tanımını yazdı. Kitapları (Latince) hidrosefali, nazal polip, guatr ve fimoz, asit, hemoroitler, anal apse ve fistül dahil olmak üzere birçok durum için cerrahi teknikleri kapsıyordu.[131]
İnsanlar
Kadınlar
Katolik kadınlar, ortaçağ ve erken modern Avrupa'da sağlık ve iyileşmede büyük roller oynadılar.[132]Rahibe olarak bir hayat prestijli bir roldü; zengin aileler kızları için çeyiz sağladı ve bunlar manastırları finanse ederken, rahibeler yoksullar için ücretsiz hemşirelik bakımı sağladı.[133]
Katolik seçkinler, iyi işlerin cennete giden yol olduğu kurtuluş teolojileri nedeniyle hastane hizmetleri sağladılar. Protestan reformcular, zengin insanların iyi işlerle Tanrı'nın lütfunu kazanabilecekleri ve böylece hayır kurumlarına nakit bağışlar sağlayarak araftan kaçabilecekleri fikrini reddettiler. Ayrıca, fakir hastaların acı çekerek lütuf ve kurtuluş kazandıkları Katolik fikrini de reddettiler.[134]Protestanlar genellikle tüm manastırları kapattı[135]ve hastanelerin çoğu, kadınları genellikle iradeleri dışında ev hanımı olmak için eve gönderiyor.[136]Öte yandan, yerel yetkililer hastanelerin kamu değerini tanıdı ve bazıları Protestan topraklarında, ancak keşiş veya rahibe olmadan ve yerel yönetimlerin kontrolünde devam etti.[137]
Londra'da taç, iki hastanenin şehir yetkililerinin dini olmayan kontrolü altında hayır işlerine devam etmesine izin verdi.[138]Manastırların hepsi kapatıldı, ancak Harkness, bazıları eski rahibeler olan kadınların, aileleri dışındaki insanlara temel tıbbi hizmetler sunan yeni bir sistemin parçası olduğunu tespit etti. Özel ailelerin yanı sıra cemaatler ve hastaneler tarafından istihdam edildiler ve bazı tıbbi, ilaç ve cerrahi hizmetlerin yanı sıra hemşirelik bakımı sağladılar.[139]
Bu arada, Fransa gibi Katolik topraklarında, zengin aileler manastırları ve manastırları finanse etmeye devam etti ve kızlarını yoksullara ücretsiz sağlık hizmetleri sağlayan rahibeler olarak kaydettirdi. Hemşirelik, hemşire için dini bir roldü ve bilim için çok az çağrı vardı.[140]
Asya
Çin
18. yüzyılda, Qing hanedanlığı döneminde, popüler kitapların yanı sıra geleneksel tıp üzerine daha gelişmiş ansiklopedilerin çoğalması vardı. Cizvit misyonerleri, Çinli doktorlar onları görmezden gelmelerine rağmen, Batı bilimini ve tıbbını kraliyet sarayına tanıttı.[141]
Hindistan
Avisenna'nın Tıp Kanonuna (yaklaşık 1025) dayanan Unani tıbbı, Orta Çağ ve Erken Modern dönemler boyunca Hindistan'da geliştirildi. Kullanımı, özellikle Müslüman topluluklarda, Hint Sultanlığı ve Babür dönemlerinde de devam etmiştir. Unani tıbbı bazı açılardan Ayurveda'ya ve Erken Modern Avrupa tıbbına yakındır. Hepsi, elementlerin (Avrupa'da olduğu gibi Unani'de de ateş, su, toprak ve hava olarak kabul edilir) ve insan vücudundaki mizahların varlığına dair bir teoriyi paylaşır. Unani hekimlerine göre, bu elementler farklı humoral sıvılarda bulunur ve dengeleri sağlığa, dengesizlikleri hastalığa yol açar.[142]
Erken Modern dönemin Sanskrit tıp edebiyatı, Śārṅgadhara'nın Özeti (Skt. Śārṅgadharasaṃhitā, ca. 1350) ve özellikle Bhāva'nın Aydınlanması (Bhāvaprakāśa, Bhāvamiśra, ca. 1550). İkinci çalışma aynı zamanda kapsamlı bir materia medica sözlüğü içeriyordu ve günümüze kadar kuzey Hindistan'daki ayurveda uygulayıcıları tarafından yaygın olarak kullanılan standart bir ders kitabı haline geldi (24). Bu dönemin tıbbi yenilikleri arasında nabız teşhisi, idrar teşhisi, frengi tedavisinde cıva ve çin kökü kullanımı ve ilaçlarda metalik bileşenlerin artan kullanımı yer aldı.[143]
MS 18. yüzyılda, Ayurvedik tıbbi tedavi hala nüfusun çoğunda yaygın olarak kullanılıyordu. Müslüman yöneticiler 1595'te Haydarabad'da ve 1719'da Delhi'de büyük hastaneler inşa ettiler ve eski metinler hakkında çok sayıda yorum yazıldı.[144]
Avrupa
Olaylar
Avrupa Aydınlanma Çağı
Aydınlanma Çağı'nda, 18. yüzyılda, bilim büyük itibara sahipti ve hekimler daha bilimsel hale gelerek sosyal statülerini yükselttiler. Sağlık alanı, kendi kendini eğitmiş berber cerrahları, eczacılar, ebeler, uyuşturucu satıcıları ve şarlatanlarla doluydu.
Avrupa genelinde tıp fakülteleri öncelikle derslere ve okumalara dayanıyordu. Son sınıf öğrencisi, profesörü koğuşlardan takip ederek sınırlı klinik deneyime sahip olacaktı. Laboratuvar çalışması nadirdi ve kadavralar üzerindeki yasal kısıtlamalar nedeniyle diseksiyonlar nadiren yapıldı. Çoğu okul küçüktü ve sadece Edinburgh Tıp Fakültesi, İskoçya, 11.000 mezunla çok sayıda mezun üretti.[145][146]
Yerler
İspanya ve İspanyol İmparatorluğu

İspanyol İmparatorluğu'nda, Mexico City'nin yardımcı başkenti, doktorlar için bir tıp eğitimi ve hastanelerin oluşturulması alanıydı. Salgın hastalık, Aztek imparatorluğunun on altıncı yüzyılın başlarındaki İspanyol fethinden başlayarak, fatih Hernán Cortés'in silahlı kuvvetlerindeki siyah bir yardımcının aktif bir çiçek hastalığı vakasıyla yerli halklar, İspanyol müttefikleri ve düşmanlar arasında bakir bir toprak salgını başlattığında yerli nüfusu yok etmişti. Aztek imparatoru Cuitlahuac çiçek hastalığından öldü.[147][148]Hastalık, başka yerlerde de İspanyol fethinde önemli bir faktördü.[149]

Meksika Kraliyet ve Papalık Üniversitesi'nde kurulan tıp eğitimi, esas olarak kentsel seçkinlerin ihtiyaçlarına hizmet etti. Erkek ve kadın curanderos veya meslekten olmayan uygulayıcılar, popüler sınıfların hastalıklarına katıldı. İspanyol tacı, fetihten sadece birkaç yıl sonra tıp mesleğini düzenlemeye başladı ve 1527'de sağlık personelini lisanslamak için bir kurul olan Protomedicato Kraliyet Mahkemesi'ni kurdu. Ruhsatlama, 1646'dan sonra doktorlar, eczacılar, cerrahlar ve kanamacıların halka açık olarak uygulama yapmadan önce bir lisansa ihtiyaç duyduklarında daha sistematik hale geldi.[150]İspanyol imparatorluğunda tıbbi uygulamanın taç düzenlemesi daha genel hale geldi.[151]
Seçkinler ve popüler sınıflar, 1737 salgını gibi kişisel ve toplum çapında sağlık krizlerine ilahi müdahale çağrısında bulundular. Guadalupe Bakiresi'nin müdahalesi, ölü ve ölmekte olan Kızılderililerin sahnesinde tasvir edildi ve seçkinler dizlerinin üzerinde onun yardımı için dua ediyor. On sekizinci yüzyılın sonlarında taç, hastalığı daha sistematik ve bilimsel olarak kontrol etmek için İber yarımadası ve denizaşırı imparatorluğu üzerinde sekülerleştirici politikalar uygulamaya başladı.[152][153][154]
İspanyol Tıbbi Baharat Arayışı
Botanik ilaçlar da 16., 17. ve 18. yüzyıllarda popüler oldu. Bu süre zarfında İspanyol ilaç kitapları, baharatlar, otlar ve diğer botanik ürünlerden oluşan tıbbi tarifler içerir. Örneğin, mide rahatsızlıklarını tedavi etmek için hindistan cevizi yağı belgelendi ve kakule yağının bağırsak rahatsızlıklarını hafiflettiğine inanıldı.[155]Küresel ticaret pazarının yükselişi sırasında, farklı bölgelere özgü baharatlar ve otlar ve diğer birçok ürün, dünyanın farklı yerlerinde ortaya çıkmaya başladı. Otlar ve baharatlar özellikle yemek pişirme ve ilaçlarda kullanımları nedeniyle popülerdi. Bu popülerlik ve baharatlara olan talebin artması sonucunda, Çin ve Endonezya gibi Asya'daki bazı bölgeler baharat yetiştiriciliği ve ticareti için merkez haline geldi.[156]İspanyol İmparatorluğu da uluslararası baharat ticaretinden yararlanmak istedi, bu yüzden Amerikan kolonilerine baktılar.
İspanyol Amerikan kolonileri, İspanyolların yeni baharatlar ve yerli Amerikan tıbbi tarifleri keşfetmek için aradığı bir alan haline geldi. İspanyol Fransisken rahibe Bernardino de Sahagún tarafından Mezoamerika'da 16. yüzyıldan kalma bir etnografik araştırma çalışması olan Floransalı Kodeksi, Nahua tıbbı tarihine büyük bir katkıdır.[157]İspanyollar, bazıları Asya baharatlarına benzeyen birçok baharat ve bitki keşfettiler. Nicolás Monardes adında İspanyol bir doktor, İspanya'ya gelen Amerikan baharatlarının çoğunu inceledi. Yeni Amerikan baharatlarının çoğunu ve tıbbi özelliklerini Historia medicinal de las cosas que se traen de nuestras Indias Occidentales adlı araştırmasında belgeledi. Örneğin, Monardes, şu anda Panama ve Kolombiya olarak bilinen ülkelerin kıyılarında bulunan "Uzun Biber"i (Pimienta luenga), Doğu karabiberine kıyasla daha lezzetli, sağlıklı ve baharatlı bir biber olarak tanımlıyor.[155]İspanyolların Amerikan baharatlarına olan ilgisi ilk olarak, yerli Amerikan baharatlarını ve otlarını tanımlayan ve bunların doğal Aztek ilaçlarında nasıl kullanıldığını açıklayan bir İspanyol-Amerikan kodeksi olan Libellus de Medicinalibus Indorum Herbis'in devreye alınmasında görülebilir. Kodeks, 1552 yılında Yeni İspanya'nın ilk Genel Valisi olan Antonio de Mendoza'nın oğlu Francisco de Mendoza tarafından görevlendirildi.[155]Francisco de Mendoza, bu bitkilerin ve baharatların özelliklerini incelemekle ilgileniyordu, böylece bu bitkilerin ve onlar tarafından üretilebilecek ilaçların ticaretinden kar elde edebilecekti.
Francisco de Mendoza, o zamanlar İspanyol kolonilerinde yaşayan yerli halkın geleneksel ilaçlarını incelemek için Monardez'in yardımını aldı. Monardez bu ilaçları araştırdı ve İspanyol kolonilerinde baharat yetiştiriciliği ve ilaç yaratma olasılıklarını keşfetmek için deneyler yaptı. İspanyollar Asya'dan bazı otlar naklediler, ancak İspanyol Kolonilerinde sadece birkaç yabancı ürün başarıyla yetiştirildi. Asya'dan getirilen ve İspanyol kolonilerinde başarıyla yetiştirilen önemli bir ürün, 16. yüzyılın sonunda Hispaniola'nın 1 numaralı mahsulü olarak kabul edildiği için zencefildi.[155]İspanyol İmparatorluğu, otlar ve baharatlar yetiştirmekten kazanç elde etti, ancak aynı zamanda Kolomb öncesi Amerikan tıbbi bilgilerini Avrupa'ya da tanıttılar. Diğer Avrupalılar İspanya'nın eylemlerinden ilham aldılar ve kontrol ettikleri kolonilerde bir botanik nakil sistemi kurmaya karar verdiler, ancak bu sonraki girişimler başarılı olmadı.[156]
Birleşik Krallık ve İngiliz İmparatorluğu

Londra Dispanseri, İngiliz İmparatorluğu'nda fakir hasta insanlara ilaç dağıtan ilk klinik olan 1696'da açıldı. Yenilik yavaştı, ancak 1770'lerde yeni dispanserler açıktı. Kolonilerde, 1752'de Philadelphia'da küçük hastaneler, 1771'de New York'ta ve 1811'de Boston'da (Massachusetts Genel Hastanesi) açıldı.[158]

Guy's Hastanesi, modern bir vakfa sahip ilk büyük İngiliz hastanesi, 1721'de Londra'da işadamı Thomas Guy'ın finansmanıyla açıldı. Her ikisi de ortaçağ vakıfları olan St Bartholomew Hastanesi ve St Thomas Hastanesi'ndenönce gelmişti. 1821'de William Hunt tarafından 1829'da 200.000 sterlinlik bir miras, Guy's'ta ek bir yüz yatak için genişlemeyi finanse etti. 1733'ten 1757'ye kadar Guy's Hastanesi'nde cerrah olan Samuel Sharp (1709-78) uluslararası ünlüydü; A Treatise on the Operations of Surgery (1. basım, 1739), yalnızca operatif tekniğe odaklanan ilk İngiliz çalışmasıydı.[159]
İngiliz doktor Thomas Percival (1740-1804) kapsamlı bir tıbbi davranış sistemi, Tıbbi Etik yazdı; veya birçok ders kitabı için standardı belirleyen Doktorların ve Cerrahların Mesleki Davranışına Uyarlanmış bir Enstitüler ve İlkeler Kodu (1803).[160]
Geç modern tıp
Mikrop teorisi ve bakteriyoloji
1830'larda İtalya'da Agostino Bassi, ipekböceği hastalığı muskardini mikroorganizmalara kadar takip etti. Bu arada, Almanya'da Theodor Schwann, canlı mikroorganizmaların sorumlu olduğunu öne sürerek maya ile alkollü fermantasyon üzerine araştırmalara öncülük etti. Justus von Liebig gibi sadece fizikokimyasal açıklamalar arayan önde gelen kimyagerler bu iddiayı alay ettiler ve Schwann'ın vitalizme gerilediğini iddia ettiler.
1847'de Viyana'da Ignaz Semmelweis (1818-1865), doktorların doğuma gitmeden önce ellerini temizlemelerini gerektirerek yeni annelerin ölüm oranını (çocuk yatağı ateşi nedeniyle) önemli ölçüde azalttı, ancak ilkeleri marjinalleştirildi ve profesyonel akranlar tarafından saldırıya uğradı.[161]O zamanlar çoğu insan hala enfeksiyonların miazma adı verilen kötü kokulardan kaynaklandığına inanıyordu.


Fransız bilim adamı Louis Pasteur, Schwann'ın 1857'deki fermantasyon deneylerini doğruladı ve daha sonra mayanın mikroorganizma olduğu hipotezini destekledi. Ayrıca, böyle bir sürecin bulaşıcı hastalığı da açıklayabileceğini öne sürdü. 1860'ta Pasteur'ün bütirik asidin bakteriyel fermantasyonu hakkındaki raporu, Fransız Casimir Davaine'i ölümcül hastalık şarbonunun patojeni olarak benzer bir türü (bakteridiya olarak adlandırdığı) tanımlamaya motive etti. Diğerleri "bakteridi"yi hastalığın bir yan ürünü olarak reddetti. Ancak İngiliz cerrah Joseph Lister bu bulguları ciddiye aldı ve daha sonra 1865'te yara tedavisine antisepsi getirdi.
Alman doktor Robert Koch, Alman Ferdinand Cohn'un belirli bir bakteri türünün spor aşaması hakkındaki raporuna dikkat çekerek, Davaine'inbakterilerinin yaşam döngüsünü takip etti, sporları tanımladı, laboratuvar hayvanlarını onlarla aşıladı ve şarbonu çoğalttı - deneysel patoloji ve mikrop hastalık teorisi için bir atılım. Pasteur'ün grubu, sporların doğal ortamdaki rolünü doğrulayan ekolojik araştırmalar eklerken, Koch 1878'de yaraların bakteriyel patolojisi üzerine bir dönüm noktası incelemesi yayınladı. 1881'de Koch, "tüberkül basili", çimentolama mikrop teorisi ve Koch'un beğenisinin keşfini bildirdi.
Mısır'ın İskenderiye kentinde bir kolera salgınının patlak vermesi üzerine, iki tıbbi misyon araştırmak ve hastalara katılmak için gitti, biri Pasteur tarafından, diğeri Koch tarafından gönderildi.[163]Koch'un grubu, kolera patojenini başarıyla keşfettikten sonra 1883'te geri döndü.[163]Ancak Almanya'da Koch'un bakteriyologları, Almanya'nın miasmatik teorinin önde gelen savunucusu Max von Pettenkofer'e karşı mücadele etmek zorunda kaldılar.[164]Pettenkofer, bakterilerin geçici katılımını kabul etti, ancak onu patojenik hale getirmek için diğer çevresel faktörlerin gerekli olduğunu ve halk sağlığını iyileştirmenin daha önemli yolları arasında yanlış yönlendirilmiş bir çaba olarak su arıtmasına karşı olduğunu savundu.[164]1892'de Hamburg'daki büyük kolera salgını Pettenkoffer'ın konumunu mahvetti ve Alman halk sağlığını "Koch'un bakteriyolojisine" verdi.[164]
İskenderiye'deki 1883 rekabetini kaybeden Pasteur, araştırma yönünü değiştirdi ve Jenner'ın çiçek hastalığı için yaptığından bu yana insanlar için ilk aşı olan üçüncü aşısını - kuduz aşısını - tanıttı.[163]Dünyanın dört bir yanından, 1888'de açılan dünyanın ilk biyomedikal enstitüsü olan Pasteur Enstitüsü'nünkuruluşunu finanse eden bağışlar yağdı.[163]Koch'un bakteriyologlarıyla birlikte, mikrobiyoloji terimini tercih eden Pasteur'ün grubu, tıbbı bakteriyoloji ve mikrop teorisi üzerine yeni "bilimsel tıp" çağına götürdü.[163]Jakob Henle'den kabul edilen Koch'un bir türün patojenliğini doğrulama adımları "Koch'un varsayımları" olarak ünlendi. Önerilen tüberküloz tedavisi olan tüberkülin, görünüşte başarısız olsa da, kısa süre sonra ilgili türlerle enfeksiyonu test etmek için kullanıldı. 1905'te Koch, Nobel Fizyoloji veya Tıp Ödülü'ne layık görüldü ve tıbbi mikrobiyolojinin kurucusu olarak ünlü olmaya devam ediyor.[165]
Hemşirelik
İleri tıp bilgisine dayalı profesyonelleşmeye giden atılım, İngiltere'deki Florence Nightingale tarafından yönetildi. Kıtada gördüğünden daha ileri eğitim vermeye karar verdi. İlk Alman hemşirelik okullarının 1836'da Theodor Fliedner tarafından kurulduğu Kaiserswerth'de, "Hemşirelik sıfırdı ve hijyen korkunçtu" dedi.[166]) İngiltere'nin erkek doktorları eski sistemi tercih etti, ancak Nightingale kazandı ve Nightingale Eğitim Okulu 1860'ta açıldı ve model oldu. Nightingale çözümü, üst sınıf kadınların himayesine bağlıydı ve hizmet etmeye istekli olduklarını kanıtladılar. Telif hakkı dahil oldu. 1902'de İngiliz kralının karısı İngiliz ordusunun hemşirelik biriminin kontrolünü ele geçirdi, başkanı oldu ve adını Kraliçe Alexandra'nın Kraliyet Ordusu Hemşirelik Kolordusu olarak yeniden adlandırdı; öldüğünde bir sonraki kraliçe başkan oldu. Bugün Baş Albayı, Kraliçe II. Elizabeth'in gelini Wessex Kontesi Sophie'dir. Amerika Birleşik Devletleri'nde, zaten hastaneleri destekleyen üst-orta-sınıf kadınlar hemşireliği teşvik etti. Yeni meslek, her kökenden kadınlar için oldukça çekici olduğunu kanıtladı ve hemşirelik okulları 19. yüzyılın sonlarında açıldı. Kısa süre sonra büyük hastanelerin bir işlevi oldular [açıklama gerekli], burada sürekli bir düşük-ücretli idealist işçi akışı sağladılar. Uluslararası Kızılhaç, 19. yüzyılın sonlarında birçok ülkede faaliyete başladı ve hemşireliği orta sınıf kadınlar için ideal bir meslek olarak tanıttı.[167]
İstatistiksel yöntemler

Epidemiyolojide büyük bir atılım, istatistiksel haritaların ve grafiklerin tanıtılmasıyla geldi. Hastalık olaylarında mevsimsellik sorunlarının dikkatli bir şekilde analizine izin verdiler ve haritalar, halk sağlığı yetkililerinin hastalığın yayılması için kritik lokusları belirlemesine izin verdi. Londra'daki John Snow yöntemleri geliştirdi. 1849'da, bir ay içinde zaten yaklaşık 500 cana mal olan kolera semptomlarının kusma ve ishal olduğunu gözlemledi. Kontaminasyon kaynağının daha önce düşünüldüğü gibi inhalasyondan ziyade yutulma yoluyla olması gerektiği sonucuna vardı. The Pump On Broad Street'in kaldırılmasıyla sonuçlanan bu içgörüydü ve ardından koleradan ölümler düştü. İngiliz hemşire Florence Nightingale, hastane hizmetlerinin etkinliğini değerlendirmek için Kırım Savaşı'ndaki binlerce hastanın durumuyla ilgili grafikler ve tablolar kullanarak büyük miktarda istatistiksel verinin analizine öncülük etti. Yöntemleri ikna edici oldu ve genellikle hükümetin tam desteğiyle askeri ve sivil hastanelerde reformlara yol açtı.[168][169][170]
Francis Galton, Karl Pearson ve Ronald Fisher liderliğindeki 19. yüzyılın sonları ve 20. yüzyılın başlarında İngiliz istatistikçiler, istatistiksel verilerin çok daha karmaşık analizini mümkün kılan korelasyonlar ve hipotez testleri gibi matematiksel araçları geliştirdiler.[171]
ABD sırasında İç Savaş Sağlık Komisyonu muazzam miktarda istatistiksel veri topladı ve hızlı erişim için bilgi depolama ve veri kalıplarını mekanik olarak arama sorunlarını açtı. Öncü John Shaw Billings (1838–1913) idi. Savaşta kıdemli bir cerrah olan Billings, modern tıbbi bilgi sistemlerinin merkezi olan Genel Cerrah Kütüphanesi'ni (şimdi Ulusal Tıp Kütüphanesi) inşa etti.[172]Billings, gerçekleri sayılara dönüştürerek ve sayıları makine tarafından sıralanabilecek ve sayılabilecek karton kartlara delerek tıbbi ve demografik verileri mekanik olarak nasıl analiz edeceğini buldu. Uygulamalar, asistanı Herman Hollerith tarafından geliştirildi; Hollerith, 1970'lere kadar istatistiksel veri manipülasyonuna hakim olan delikli kart ve karşı sıralama sistemini icat etti. Hollerith'in şirketi 1911'de International Business Machines (IBM) oldu.[173]
Psikiyatri

On dokuzuncu yüzyıla kadar, delilerin bakımı tıbbi bir sorumluluktan ziyade büyük ölçüde bir toplumsal ve aile sorumluluğuydu. Akıl hastalarının büyük çoğunluğu, ev içi bağlamlarda tedavi edildi ve yalnızca kurumsal olarak sınırlı olması muhtemel en yönetilemez veya külfetli olanlar.[174]Bu durum, on sekizinci yüzyılın sonlarından itibaren, değişen kültürel delilik kavramlarının ortasında, iltica ortamında deliliğin tedavi edilebilirliğinde yeni keşfedilen bir iyimserlik ortaya çıktığı için on sekizinci yüzyılın sonlarından itibaren kökten dönüştürüldü.[175]Giderek artan bir şekilde, çılgınlık zihinsel ve ahlaki bir durumdan çok afizyolojik bir durum olarak algılandı.[176]doğru yanıtın ikna olduğu, dışsal zorlama yerine iç kısıtlamayı telkin etmeyi amaçlayan ikna oldu.[177]Ahlakitedavi olarak adlandırılan bu yeni terapötik duyarlılık, Fransız doktor Philippe Pinel'in Paris'teki Bicêtre Hastanesi'nin delilerinin yarı mitolojik zincirini çözmesinde özetlendi.[178]ve 1796'da İngiltere'de Quaker-run York Retreat'in kurulmasıyla kurumsal bir ortamda gerçekleştirildi.[47]

On dokuzuncu yüzyılın başlarından itibaren, lay-led delilik reform hareketleri etki kazandıkça,[179]Batı'da giderek daha fazla eyalet hükümeti akıl hastaları üzerindeki otoritelerini ve sorumluluklarını genişletti.[180]Rahatsız olanların hem zihnini hem de davranışlarını yeniden şekillendirmek için araçlar olarak tasarlanan küçük ölçekli tımarhaneler,[181]bu bölgelerde çoğaldı.[182]1830'lara gelindiğinde, ahlaki muamele, ilticanın kendisiyle birlikte giderek daha tıbbi hale geldi.[183]ve iltica doktorları, 1840'larda Fransa, Almanya, Birleşik Krallık ve Amerika'da üyeleri için derneklerin kurulmasıyla birlikte mediko-psikolojik dergilerin kurulmasıyla ayrı bir tıbbi kimlik oluşturmaya başladı.[47]İltica popülasyonunun büyümesi genel nüfusun çok daha aştığı için, on dokuzuncu yüzyılın sonunda deliliği tedavi etmek için iltica kapasitesindeki tıbbi iyimserlik.[a][184]Akıl hastalığının doğal seyrinin psikiyatrik kavramsallaştırılmasına izin veren uzun vadeli kurumsal ayrım süreçleri, delilerin belirli tıbbi nedenlerden kaynaklanan zihinsel patolojilere tabi olan ayrı bir popülasyon olduğu perspektifini destekledi.[181]Dejenerasyon teorisi on dokuzuncu yüzyılın ortalarından itibaren etkilendikçe,[185]kalıtım, kronik akıl hastalığında merkezi nedensel unsur olarak görülüyordu,[186]ve ulusal sığınma sistemleri aşırı kalabalık ve delilik görünüşe göre amansız bir artıştan geçerken, psikiyatrik terapötiklerin odağı, bireyi tedavi etme endişesinden ulusal popülasyonların ırksal ve biyolojik sağlığını korumaya kaydı.[187]

Emil Kraepelin (1856-1926), patoloji veya altta yatan nedenden ziyade davranış temellerine rağmen sonunda psikiyatrik kullanıma giren yeni tıbbi akıl hastalığı kategorilerini tanıttı. Ağır topçu bombardımanına maruz kalan cephe askerleri arasındaki mermi şoku ilk olarak 1915'te İngiliz Ordusu doktorları tarafından teşhis edildi. 1916'ya gelindiğinde, patlayıcı şoklara maruz kalmayan askerlerde de benzer semptomlar kaydedildi ve bu, bozukluğun fiziksel mi yoksa psikiyatrik mi olduğuna dair sorulara yol açtı.[189]1920'lerde psikiyatriye karşı sürrealist muhalefet, bir dizi sürrealist yayında ifade edildi. 1930'larda nöbetleri (byelectroshock, insülin veya diğer ilaçlar) indüklemek veya beynin parçalarını ayırmak (lökotomi veya lobomi) dahil olmak üzere çeşitli tartışmalı tıbbi uygulamalar tanıtıldı. Her ikisi de psikiyatri tarafından yaygın olarak kullanılmaya başlandı, ancak temel ahlak, zararlı etkiler veya kötüye kullanım nedeniyle ciddi endişeler ve çok fazla muhalefet vardı.[190]
1950'lerde yeni psikiyatrik ilaçlar, özellikle antipsikotik klorpromazin, laboratuvarlarda tasarlandı ve yavaş yavaş tercih edilen kullanıma girdi. Bazı yönlerden sıklıkla bir ilerleme olarak kabul edilmesine rağmen, tardive diskinezi gibi ciddi olumsuz etkiler nedeniyle bazı muhalefet vardı. Hastalar genellikle psikiyatriye karşı çıktılar ve psikiyatrik kontrole tabi olmadıklarında ilaçları reddettiler veya almayı bıraktılar. Ayrıca, psikiyatri hastanelerinin kullanımına karşı artan bir muhalefet vardı ve psikiyatri tarafından kontrol edilmeyen işbirlikçi bir kullanıcı liderliğindeki grup yaklaşımı ("terapötik topluluklar") üzerinde insanları topluluğa geri döndürme girişimleri vardı. Mastürbasyona karşı kampanyalar Viktorya döneminde ve başka yerlerde yapıldı. Lobotomi 1970'lere kadar şizofreniyi tedavi etmek için kullanıldı. Bu, 1960'larda ve daha sonra anti-psikiyatrik hareket tarafından kınandı.
Kadınlar
1970'lerden önce kadınların herhangi bir alanda doktor olması çok zordu. Elizabeth Blackwell, Amerika Birleşik Devletleri'nde resmi olarak tıp okuyan ve uygulayan ilk kadın oldu. Kadınların tıp eğitiminde liderdi. Blackwell tıbbı sosyal ve ahlaki reform için bir araç olarak görürken, öğrencisi Mary Putnam Jacobi (1842–1906) hastalığı tedavi etmeye odaklandı. Daha derin bir anlaşmazlık düzeyinde Blackwell, kadınların insancıl kadın değerleri nedeniyle tıpta başarılı olacağını hissetti, ancak Jacobi, kadınların aynı yöntemleri, değerleri ve içgörüleri kullanarak tüm tıbbi uzmanlıklara erkeklerle eşit olarak katılmaları gerektiğine inanıyordu.[191]Sovyetler Birliği'nde tıp doktorlarının çoğunluğu kadın olmasına rağmen, çoğunlukla erkek fabrika işçilerinden daha az maaş aldılar.[192]
Asya
Yerler
Çin
Sonunda 19. yüzyılda, Batı tıbbı, Londra Misyoner Derneği (İngiltere), Metodist Kilisesi (İngilterere) ve Presbiteryen Kilisesi'nden (ABD) Hıristiyan tıbbi misyonerler tarafından yerel düzeyde tanıtıldı. Benjamin Hobson (1816-1873) 1839'da Guangzhou, Çin'de oldukça başarılı bir Wai Ai Kliniği kurdu.[193]Hong Kong Çin Tıp Koleji, 1887'de Londra Misyoner Derneği tarafından kuruldu ve ilk mezunu (1892'de) daha sonra Çin Devrimi'ne (1911) liderlik eden Sun Yat-sen oldu. Hong Kong Çince Tıp Fakültesi, 1911'de başlayan Hong Kong Üniversitesi Tıp Fakültesi'nin öncüsüydü.
Erkeklerin ve kadınların birbirine yakın olmaması gereken sosyal gelenek nedeniyle, Çin'in kadınları erkek doktorlar tarafından tedavi edilmekte isteksizdi. Misyonerler Dr. gibi kadın doktorlar gönderdi. Mary Hannah Fulton (1854–1927). Presbiteryen Kilisesi'nin (ABD) Yabancı Misyonlar Kurulu tarafından desteklenen 1902'de Guangzhou'da Çin'deki ilk kadınlar için tıp fakültesi olan Hackett Kadınlar Tıp Koleji'ni kurdu.[194]
Japonya

Avrupa'nın modern tıp fikirleri, tıbbi misyonerler ve ders kitaplarının yayılması tarafından dünyaya geniş bir şekilde yayıldı. Japon seçkinleri, 1860'ların Meiji Restorasyonu'ndan sonra Batı tıbbını coşkuyla benimsediler. Ancak, Hollanda ve Alman tıbbı hakkındaki bilgileriyle hazırlanmışlardı, çünkü Hollandalılar aracılığıyla Avrupa ile bir miktar temasları vardı. Hendrik van Deventer'in Japon obstetrikleri üzerine, özellikle Katakura Kakuryo'nun 1799'da Sanka Hatsumo'nun ("Obstetriklerin Aydınlanması") yayınında öncü çalışması Nieuw Ligt'un ("Yeni Bir Işık") 1765 baskısı oldukça etkili oldu.[195][196]Bir Japon doktor kadrosu, çiçek aşıları tanıtan Hollandalı doktorlarla etkileşime girmeye başladı. 1820'de Japon ranpô tıp pratisyenleri sadece Hollanda tıbbi metinlerini tercüme etmekle kalmadılar, okumalarını klinik teşhislerle bütünleştirdiler. Bu adamlar ülkelerinde tıbbın modernleşmesinin lideri oldular. Kapalı tıbbi kardeşliklerin Japon geleneklerinden ayrıldılar ve en son bilimsel yöntemlerdeki uzmanlığa dayalı açık bir işbirliği topluluğunun Avrupa yaklaşımını benimsediler.[197]
Kitasato Shibasaburō (1853–1931) Almanya'da Robert Koch'un yanında bakteriyoloji okudu. 1891'de Tokyo'da bakteriyoloji çalışmasını Japonya'ya tanıtan Bulaşıcı Hastalıklar Enstitüsü'nü kurdu. O ve Fransız araştırmacı Alexandre Yersin, 1894'te Hong Kong'a gittiler; Kitasato, Yersin'in Yersinia pestis bakterisinin vebanın ajanı olduğunu keşfettiğini doğruladı. 1897'de dizanteriye neden olan organizmayı izole etti ve tanımladı. Keio Üniversitesi'nde ilk tıp dekanı ve Japonya Tabipler Birliği'nin ilk başkanı oldu.[198][199]
Japon hekimler X-Rays'in değerlerini hemen tanıdı. Ekipmanı yerel olarak 1900'den sonra X-Ray makineleri geliştiren, üreten, pazarlayan ve dağıtan Shimadzu Company'den satın alabildiler.[200]Japonya sadece ana adalarda Alman halk sağlığı yöntemlerini benimsemekle kalmadı, aynı zamanda bunları kolonilerinde, özellikle Kore ve Tayvan'da ve 1931'den sonra Mançurya'da uyguladı.[201]Sanitasyona yapılan yoğun bir yatırım, yaşam beklentisinde çarpıcı bir artışa neden oldu.[202]
Avrupa
Hekimlerin yeni yaklaşımlarının yanı sıra bilimdeki hızlı ilerlemeler karşısında tıp pratiği değişti. Hastane doktorları, tanıda hastaların semptomlarının çok daha sistematik bir analizine başladı.[203]Daha güçlü yeni teknikler arasında anestezi ve hem antiseptik hem de aseptik ameliyathanelerin geliştirilmesi vardı.[204]Bazı endemik bulaşıcı hastalıklar için etkili tedaviler geliştirildi. Bununla birlikte, en ölümcül hastalıkların çoğundaki düşüş, tıptaki ilerlemelerden çok halk sağlığı ve beslenmedeki gelişmelerden kaynaklanıyordu.[alıntı gerekli]
Tıp, 19. yüzyılda ve ötesinde kimya, laboratuvar teknikleri ve ekipmandaki gelişmelerle devrim yarattı. Bulaşıcı hastalık epidemiyolojisinin eski fikirlerinin yerini yavaş yavaş bakteriyoloji ve virolojideki ilerlemeler aldı.[129]
Rus Ortodoks Kilisesi, 19. yüzyılın sonlarında yedi hemşire kız kardeş siparişine sponsor oldu. Hastaneler, klinikler, sadakalar, eczaneler ve barınakların yanı sıra hemşireler için eğitim okulları yönetiyorlardı. Sovyet döneminde (1917-1991), aristokrat sponsorların gitmesiyle, hemşirelik kötü bakımlı hastanelere dayanan düşük-prestige bir meslek haline geldi.[205]
Yerler
Fransa
Paris (Fransa) ve Viyana, 1750–1914 döneminde Kıta'nın önde gelen iki tıp merkeziydi.
1770“lerde-1850'lerde Paris, bir dünya tıbbi araştırma ve öğretim merkezi haline geldi. "Paris Okulu", öğretim ve araştırmanın büyük hastanelerde temel alması gerektiğini vurguladı ve tıp mesleğinin profesyonelleşmesini ve sanitasyon ve halk sağlığına vurguyu teşvik etti. Büyük bir reformcu, İçişleri Bakanı olan bir doktor olan Jean-Antoine Chaptal (1756-1832) idi. Paris Hastanesini, sağlık konseylerini ve diğer organları yarattı.[206]
Louis Pasteur (1822-1895) tıbbi mikrobiyolojinin en önemli kurucularından biriydi. Hastalıkların nedenleri ve önlenmesindeki dikkat çekici atılımları ile hatırlanıyor. Keşifleri, lohusa ateşten ölüm oranını azalttı ve kuduz ve şarbon için ilk aşıları yarattı. Deneyleri, hastalık mikrop teorisini destekledi. Halk tarafından en çok, pastörizasyon olarak adlandırılan bir süreç olan süt ve şarabı hastalığa neden olmasını önlemek için bir yöntem icat etmesiyle tanınıyordu. Ferdinand Cohn ve Robert Koch ile birlikte mikrobiyolojinin üç ana kurucusundan biri olarak kabul edilir. Esas olarak Paris'te çalıştı ve 1887'de temel araştırmalara ve pratik uygulamalarına olan bağlılığını sürdürmek için orada Pasteur Enstitüsü'nü kurdu. Enstitüsü oluşturulur kurulmaz Pasteur, çeşitli uzmanlık alanlarına sahip bilim adamlarını bir araya getirdi. İlk beş bölüm Emile Duclaux (genel mikrobiyoloji araştırması) ve Charles Chamberland (hijiye uygulanan mikrop araştırması) tarafından yönetildi, ayrıca bir biyolog, Ilyich Mechnikov (morfolojik mikrop araştırması) ve iki doktor, Jacques-Joseph Grancher (kuduz) ve Emile Roux (teknik mikrop araştırması). Pasteur Enstitüsü'nün açılışından bir yıl sonra Roux, dünyada şimdiye kadar öğretilen ilk mikrobiyoloji kursunu, ardından Cours de Microbie Tekniği (Mikrop araştırma teknikleri kursu) olarak başlığını verdi. Dünya çapında "Pasteur Enstitüleri" adlı çok sayıda araştırma merkezi için model oldu.[207][208]
Viyana
Birinci Viyana Tıp Okulu, 1750-1800, tıbbı yeni bilimsel temellere koymayı amaçlayan Hollandalı Gerard van Swieten (1700-1772) tarafından yönetildi - önyargısız klinik gözlemi, botanik ve kimyasal araştırmayı teşvik etmeyi ve basit ama güçlü çareleri tanıttı. Viyana Genel Hastanesi 1784'te açıldığında, hemen dünyanın en büyük hastanesi oldu ve doktorlar yavaş yavaş en önemli araştırma merkezi haline gelen bir tesis edindiler.[209]İlerleme, Napolyon savaşları ve 1819'da tüm liberal dergi ve okulların hükümetin kapanmasıyla sona erdi; bu, tıpta gelenekçiliğe ve eklektizme genel bir dönüşe neden oldu.[210]
Viyana, çeşitli bir imparatorluğun başkentiydi ve sadece Almanları değil, Çekleri, Macarları, Yahudileri, Polonyalıları ve diğerlerini birinci sınıf tıbbi tesislerine çekti. 1820'den sonra İkinci Viyana Tıp Okulu, Carl Freiherr von Rokitansky, Josef Škoda, Ferdinand Ritter von Hebra ve Ignaz Philipp Semmelweis gibi doktorların katkılarıyla ortaya çıktı. Temel tıp bilimi genişledi ve uzmanlık gelişti. Ayrıca, dünyadaki ilk dermatoloji, göz, kulak, burun ve boğaz klinikleri Viyana'da kuruldu. Göz doktoru Georg Joseph Beer'ın (1763-1821) ders kitabı Lehre von den Augenkrankheiten, pratik araştırma ve felsefi spekülasyonları birleştirdi ve onlarca yıldır standart referans çalışması haline geldi.[211]
Berlin

1871'den sonra yeni Alman İmparatorluğu'nun başkenti Berlin, tıbbi araştırmalar için önde gelen bir merkez haline geldi. TheCharité, kökenlerini 1710 yılına kadar takip ediyor. Emil von Behring, Robert Koch ve Paul Ehrlich de dahil olmak üzere Fizyoloji veya Tıp alanında Nobel Ödülü kazananların yarısından fazlası orada çalıştı. Koch, (1843–1910), temsili bir liderdi. Bacillus anthracis (1877), Tuberculosis bacillus (1882) ve Vibrio cholerae (1883) izole etmesi ve Koch'un varsayımlarını geliştirmesiyle ünlendi. Tüberküloz bulguları nedeniyle 1905 yılında Nobel Fizyoloji veya Tıp Ödülü'ne layık görüldü. Koch, mikrobiyoloji ve modern tıbbınkurucularından biridir. İlk antibiyotik olan arsfenamini keşfeden Ehrlich ve ticari olarak satılan ilk antibiyotik olan Prontosil'i yaratan Gerhard Domagk gibi önemli şahsiyetlere ilham verdi.[208]
Kuzey Amerika
Olaylar
Amerikan İç Savaşı

Amerikan İç Savaşı'nda (1861-65), 19. yüzyılın tipik bir örneği olduğu gibi, savaşta olduğundan daha fazla asker hastalıktan öldü ve daha büyük sayıda yaralar, hastalık ve kazalar nedeniyle geçici olarak yetersiz kaldı.[212][213]Doktorların ve tıbbi malzemelerin yetersiz kaldığı Konfederasyonda koşullar kötüydü.[214]Savaş, ABD'de cerrahi teknikten hastanelere, hemşireliğe ve araştırma tesislerine kadar tıp üzerinde dramatik bir uzun vadeli etkiye sahipti. Silah geliştirme - özellikle Springfield Model 1861'in ortaya çıkışı, seri üretilen ve tüfeklerden çok daha doğru, generallerin uzun menzilli tüfek ateşi risklerini hafife almasına yol açtı; John Sedgwick'in ölümünde ve feci Pickett's Charge'ta örneklenen riskler. Tüfekler kemikleri paramparça edebilir ve daha uzun menziller, kayıpların bazen hızlı bir şekilde bulunamadığı anlamına geliyordu. İkinci Bull Run Savaşı'ndan yaralıların tahliyesi bir hafta sürdü.[215]Daha önceki savaşlarda olduğu gibi, tedavi edilmeyen kayıplar bazen yarayı debrükleyen kurtçuklar nedeniyle beklenmedik bir şekilde hayatta kaldı - kurtçukların cerrahi kullanımına yol açan bir gözlem - etkili antibiyotiklerin yokluğunda hala yararlı bir yöntem.
Eğitim ve saha kamplarının hijyeni, özellikle de nadiren evden uzakta olan erkeklerin binlerce yabancıyla eğitim için bir araya getirildiği savaşın başında kötüydü. İlk olarak suçiçeği, kabakulak, boğmaca ve özellikle kızamık çocukluk hastalıklarının salgınları geldi. Güneydeki operasyonlar, ishal, dizanteri, tifo ateşi ve sıtma getiren tehlikeli ve yeni bir hastalık ortamı anlamına geliyordu. Antibiyotik yoktu, bu yüzden cerrahlar kahve, viski ve kinin reçete etti. Sert hava, kötü su, kışlık alanlarda yetersiz barınak, kampların kötü polisliği ve kirli kamp hastaneleri zarar verdi.[216]
Bu, çok eski zamanlardan beri savaşlarda yaygın bir senaryoydu ve Konfederasyon ordusunun karşılaştığı koşullar daha da kötüydü. Birlik, her eyalette ordu hastaneleri inşa ederek karşılık verdi. Birlik'te farklı olan şey, özellikle çok genişletilmiş Amerika Birleşik Devletleri Ordusu Tıp Departmanında proaktif eylemde bulunan yetenekli, iyi finanse edilen tıbbi organizatörlerin ortaya çıkmasıydı.[217]ve Amerika Birleşik Devletleri Sağlık Komisyonu, yeni bir özel ajans.[218]Amerika Birleşik Devletleri Hristiyan Komisyonu ve daha küçük özel kurumlar da dahil olmak üzere askerlerin tıbbi ve moral ihtiyaçlarını çok sayıda başka yeni kurum da hedef aldı.[219]
ABD Ordu birçok ders aldı ve Ağustos 1886'da Hastane Kolordusu'nu kurdu.
Kurumlar
1889'da kurulan Johns Hopkins Hastanesi, ikamet ve turlar da dahil olmak üzere birçok modern tıbbi uygulama başlattı.
İnsanlar
Kardiyovasküler
Kan grupları
ABO kan grubu sistemi 1901 yılında Viyana Üniversitesi'nde Karl Landsteiner tarafından keşfedildi. Landsteiner, çeşitli kan bileşenlerini karıştırarak kadrosunda deney yaptı ve bazı insanların kanının diğer kanlarla aglütinleştiğini (birlikte kümelenmiş), bazılarının ise yapmadığını buldu. Bu daha sonra, daha sonra ABO olarak yeniden adlandırılacak olan üç kan grubunu, ABC'yi tanımlamasına yol açtı.[223]Daha az bulunan kan grubu AB, daha sonra 1902'de Alfred Von Decastello ve Adriano Sturli tarafından keşfedildi.[224]1937'de Landsteiner ve Alexander S. Wiener, antijenleri insanlar arasındaki kan reaksiyonunu daha da belirleyen Rh faktörünü (bu kan grubunun rhesus maymunlarında bulunana benzer olduğunu düşünmekten yanlış adlandırıldı) daha da keşfetti.[224]Bu, Phillip Levine ve Rufus Stetson tarafından 1939'da yapılan bir vaka çalışmasında, yakın zamanda doğum yapan bir annenin eşlerinin kanına tepki göstererek Rh faktörünü vurguladığı gösterilmiştir.[225]
Kan transfüzyonu
Kanadalı doktor Norman Bethune, M.D. İspanya İç Savaşı'nda (1936–1939) cephe operasyonları için mobil bir kan transfüzyon hizmeti geliştirdi, ancak ironik bir şekilde kendisi sepsisten öldü.[226]
Kalp pili
1958'de İsveç'teki Arne Larsson, yapay bir kalp piline bağımlı olan ilk hasta oldu. 2001 yılında 86 yaşında öldü, mucidi cerrahı ve 26 kalp pilini daha geride yaşadı.
Kanser
Radyoterapi, kemoterapi ve cerrahi onkoloji ile kanser tedavisi geliştirilmiştir.
Teşhis
X-ışını görüntüleme ilk tıbbi görüntüleme türüydü ve daha sonra ultrasonik görüntüleme, BT taraması, MR taraması ve diğer görüntüleme yöntemleri kullanıma sunuldu.
Engelliler
Protezler, 20. yüzyılın sonlarında ortaya çıkan nöral protezlerin yanı sıra hafif malzemelerle de gelişti.
Hastalıklar
Oral rehidrasyon tedavisi, 1970'lerden beri kolera ve diğer ishale neden olan enfeksiyonları tedavi etmek için yaygın olarak kullanılmaktadır.
Bulaşıcı hastalıklar daha az ölümcül hale geldiğinden ve gelişmiş ülkelerde en yaygın ölüm nedenleri artık tümörler ve kardiyovasküler hastalıklar olduğundan, bu durumlar tıbbi araştırmalarda giderek daha fazla ilgi görmüştür.
Hastalık eradikasyonu
Sıtma eradikasyonu
II. Dünya Savaşı'ndan başlayarak DDT, dünyanın çoğu tropikal bölgesinde endemik olan sıtma taşıyan böcek vektörleriyle mücadele etmek için böcek ilacı olarak kullanıldı.[227][228][229]İlk hedef askerleri korumaktı, ancak yaygın olarak bir halk sağlığı cihazı olarak benimsendi. Örneğin Liberya'da Amerika Birleşik Devletleri savaş sırasında büyük askeri operasyonlar yaptı ve ABD Halk Sağlığı Servisi, Liberya'nın başkenti Monrovia'da sıtmayı kontrol etmek amacıyla DDT'yi iç mekan artık ilaçlama (IRS) ve bir larvisit olarak kullanmaya başladı. 1950'lerin başında, proje yakındaki köylere genişletildi. 1953'te Dünya Sağlık Örgütü (WHO), tropikal Afrika'da sıtma eradikasyonunun fizibilitesini belirlemek için bir pilot proje olarak Liberya'nın bazı bölgelerinde bir antimaria programı başlattı. Bununla birlikte, bu projeler, 1960'ların ortalarında tropikal Afrika'daki sıtma eradikasyon çabalarından genel geri çekilmenin habercisi olan bir dizi zorlukla karşılaştı.[230]
Pandemiler
1918 grip pandemisi (1918-1920)
1918 grip salgını, 20. yüzyılın başlarında 1918 ve 1920 arasında meydana gelen küresel bir salgındı. Bazen gribin İspanya'dan geldiğini düşünen popüler görüş nedeniyle İspanyol Gribi olarak bilinen bu salgın, dünya çapında 50 milyona yakın ölüme neden oldu.[231]I. Dünya Savaşı'nın sonunda yayılmak.[232]
Halk sağlığı
Halk sağlığı önlemleri, dünya çapında en az 50 milyon insanı öldüren 1918 grip salgını sırasında özellikle önemli hale geldi.[233]Epidemiyolojide önemli bir vaka çalışması haline geldi.[234]Bristow, Amerika Birleşik Devletleri'nde sağlık hizmeti verenlerin pandemiye cinsiyete dayalı bir yanıt olduğunu gösteriyor. Erkek doktorlar hastaları tedavi edemediler ve kendilerini başarısız gibi hissettiler. Kadın hemşireler de hastalarının öldüğünü gördüler, ancak hastalarının son saatlerini bakım, bakım, bakım, rahatlatma ve hafifletme ve hastaların ailelerinin de başa çıkmasına yardımcı olma gibi profesyonel rollerini yerine getirme başarılarıyla gurur duyuyorlardı.
Araştırma
Kanıta dayalı tıp, 1990'lara kadar literatüre tanıtılmayan modern bir kavramdır.
Cinsel sağlık ve üreme sağlığı
Cinsel devrim, 1948 ve 1953 Kinsey raporları, hormonal kontrasepsiyonun icadı ve birçok ülkede kürtaj ve eşcinselliğin normalleşmesi gibi insan cinselliği konusunda tabu-breaking araştırmalarını içeriyordu. Aile planlaması, dünyanın çoğu yerinde demografik bir geçişi teşvik etti. Tehdit edici cinsel yolla bulaşan enfeksiyonlarla, özellikle de HIV, bariyer kontrasepsiyon kullanımı zorunlu hale geldi. HIV ile mücadele antiretroviral tedavileri geliştirdi.
Sigara içmek
Akciğer kanserine neden olarak tütün içimi ilk olarak 1920'lerde araştırıldı, ancak 1950'lere kadar yayınlarla geniş çapta desteklenmedi.
Cerrahi
Kalp cerrahisi, 1948'de 1925'ten bu yana ilk kez açık kalp cerrahisinin tanıtılmasıyla devrim yarattı. 1954'te Joseph Murray, J. Hartwell Harrison ve diğerleri ilk böbrek naklini gerçekleştirdi. Kalp, karaciğer ve pankreas gibi diğer organların nakli de 20. yüzyılın sonlarında tanıtıldı. İlk kısmi yüz nakli 2005“te, ilk tam yüz nakli ise 2010”da gerçekleştirilmiştir. 20. yüzyılın sonunda, mikroteknoloji, minimal invaziv uygulamalarla ameliyat sırasında iç dokuları görüntülemek için mikro-video ve fiber optik kameralar kullanarak mikrocerrahiye yardımcı olmak için küçük robotik cihazlar oluşturmak için kullanılmıştır.[235] Laparoskopik cerrahi 1990'larda geniş çapta tanıtıldı. Bunu doğal delik ameliyatı izledi.
Savaş
Meksika Devrimi (1910-1920)
19. yüzyılda, büyük yaralanmaları iyileştirmek ve savaş koşullarında yaygın olan enfeksiyonları kontrol etmek için gelişmiş teknikler geliştiren sağlık görevlileri ve mobil hastane birimleri ile büyük ölçekli savaşlara katıldı. Meksika Devrimi sırasında (1910–1920), General Pancho Villa yaralı askerler için hastane trenleri düzenledi. Servicio Sanitario ("sıhhi hizmet") olarak işaretlenen Boxcar'lar, cerrahi ameliyathaneler ve iyileşme alanları olarak yeniden tasarlandı ve 40'a kadar Meksikalı ve ABD'li doktor görev yaptı. Ağır yaralı askerler üs hastanelerine geri götürüldü.[236]
Birinci Dünya Savaşı (1914-1918)

Binlerce yaralı birlik, plastik cerrahi veya rekonstrüktif cerrahide gelişmiş protez uzuvlara ve genişletilmiş tekniklere ihtiyaç sağladı. Bu uygulamalar kozmetik cerrahiyi ve diğer elektif cerrahi biçimlerini genişletmek için birleştirildi.
Savaşlar arası dönem (1918-1939)
1917'den 1932'ye kadar Amerikan Kızılhaçı, uzun- vadeli çocuk sağlığı projeleri piliyle Avrupa'ya taşındı. Hastaneler ve klinikler inşa etti ve işletti, antitüberküloz ve antitifüs kampanyaları düzenledi. Yüksek bir öncelik, klinikler, daha iyi bebek şovları, oyun alanları, temiz hava kampları ve kadınlar için bebek hijyeni kursları gibi çocuk sağlığı programlarını içeriyordu. Yüzlerce ABD'li doktor, hemşire ve refah uzmanı, Avrupa gençliğinin sağlığını reforme etmeyi ve Avrupa halk sağlığını ve refahını Amerikan çizgileri boyunca yeniden şekillendirmeyi amaçlayan bu programları uyguladı.[237][238][239]
İkinci Dünya Savaşı (1939-1945)

Tıptaki ilerlemeler Müttefik birlikler için dramatik bir fark yaratırken, Almanlar ve özellikle Japonlar ve Çinliler daha yeni ilaç, teknik ve tesislerin ciddi bir eksikliğinden muzdaripti. Harrison, ağır yaralı bir İngiliz piyade için iyileşme şansının Birinci Dünya Savaşı'ndan 25 kat daha iyi olduğunu tespit etti. Sebep şuydu:
- "1944'e gelindiğinde, saha hastanelerinin artan hareketliliği ve uçakların ambulans olarak yaygın olarak kullanılması nedeniyle, yaralıların çoğu yaralanmadan sonraki saatler içinde tedavi görüyordu. Hasta ve yaralıların bakımı, tetanos, sülfonamid ilaçları ve penisiline karşı aktif bağışıklama gibi yeni tıbbi teknolojilerle de devrim yaratmıştı."[240]
İkinci Dünya Savaşı sırasında, Alexis Carrel ve Henry Dakin, kangrenin önlenmesine yardımcı olan bir mikrop öldürücü olan Dakin'in çözümü olan bir sulama ile yaraları tedavi etmek için Carrel-Dakin yöntemini geliştirdiler.[241]
Savaş, iç vücut fonksiyonlarının izlenmesi için Roentgen'in X-ışını ve elektrokardiyografın kullanımını teşvik etti. Bunu, savaşlar arası dönemde, sülfa antibiyotikler gibi ilk anti-bakteriyel ajanların geliştirilmesi izledi.
Nazi ve Japon tıbbi araştırması
Etik olmayan insan denek araştırması ve engelli hastaların öldürülmesi, Nazi döneminde zirveye ulaştı ve en önemli örnekler olarak Nazi insan deneyleri ve Holokost sırasında Aktion T4 oldu. Bu ve ilgili olayların ayrıntılarının çoğu Doktorların Duruşmasının odak noktasıydı. Daha sonra, bu tür zulümlerin tekrarlanmasını önlemek için Nürnberg Yasası gibi tıp etiği ilkeleri tanıtıldı.[242]1937'den sonra Japon Ordusu Çin'de biyolojik savaş programları kurdu.Ünite 731'de, Japon doktorlar ve araştırma bilim adamları, çoğu Çinli kurbanlar olmak üzere insanlar üzerinde çok sayıda dirikesim ve deney yaptılar.[243]
Kurumlar
Dünya Sağlık Örgütü

Dünya Sağlık Örgütü, 1948 yılında küresel sağlığı iyileştirmek için Birleşmiş Milletler ajansı olarak kuruldu. Dünyanın çoğunda, yaşam beklentisi o zamandan beri iyileşti ve 2010 itibariyle yaklaşık 67 yıl ve bazı ülkelerde 80 yılın çok üzerindeydi. Bulaşıcı hastalıkların ortadan kaldırılması uluslararası bir çabadır ve savaş sonrası yıllarda kızamık, kabakulak, çeşitli grip türleri ve insan papilloma virüsü gibi enfeksiyonlara karşı birkaç yeni aşı geliştirilmiştir. Çiçek hastalığına karşı uzun zamandır bilinen aşı, 1970'lerde nihayet hastalığı ortadan kaldırdı ve Rinderpest 2011'de yok edildi. Çocuk felcinin ortadan kaldırılması devam ediyor. Doku kültürü aşıların geliştirilmesi için önemlidir. Antiviral aşıların ve antibakteriyel ilaçların erken başarısına rağmen, antiviral ilaçlar 1970'lere kadar piyasaya sürülmedi. DSÖ aracılığıyla uluslararası toplum, 2003'te SARS salgını sırasında, 2004'ten itibaren Influenza A virüsü alt tipi H5N1, Batı Afrika'da ve sonrasında Ebola virüsü salgını sırasında sergilenen salgınlara karşı bir müdahale protokolü geliştirdi.
İnsanlar
Çağdaş tıp
Antibiyotik ve antibiyotik direnci
Alexander Fleming tarafından 20. yüzyılda penisilin keşfi, onlar olmadan genellikle hastaların uzun süreli iyileşme sürelerine ve ölüm şansının oldukça artmasına neden olan bakterik enfeksiyonlara karşı hayati bir savunma hattı sağladı. Tıp içindeki keşfi ve uygulanması, kanser tedavileri, organ nakli de dahil olmak üzere daha önce imkansız tedavilerin açık kalp ameliyatına gerçekleşmesine izin verdi.[244]Bununla birlikte, 20. yüzyıl boyunca, insanlar için fazla reçete edilmiş kullanımları,[245]yoğun hayvan çiftçiliği koşulları nedeniyle onlara ihtiyaç duyan hayvanların yanı sıra,[246]antibiyotiğe dirençli bakterilerin gelişmesine yol açmıştır.[244]
Robotik

Pandemiler


Kapsamlı küresel bağlantılar, uluslararası seyahat ve ekolojik sistemlerin benzeri görülmemiş insani bozulması ile kolaylaştırılan 21. yüzyılın başlarında,[247][248]20. yüzyıldan kalma bir dizi noval ve devam eden küresel pandemi tarafından tanımlanmıştır.[249]
Geçmiş
SARS 2002'den 2004'e kadar olan salgın, dünya çapında bir dizi ülkeyi etkiledi ve yüzlerce kişiyi öldürdü. Bu salgın, sağlık personeli için daha iyi el yıkama tekniklerine yönelik daha etkili izolasyon odası protokolleri de dahil olmak üzere viral enfeksiyon kontrolünden öğrenilen bir dizi derse yol açtı.[250]Mutasyona uğramış bir SARS türü, gelecekteki COVID-19 pandemisine neden olarak COVID-19'a dönüşmeye devam edecek. Önemli bir influenza suşu olan H1N1, 2009 ve 2010 yılları arasında başka bir pandemiye neden oldu. Domuz gribi olarak bilinen, domuzlardan dolaylı kaynağı nedeniyle 700 milyondan fazla insanı enfekte etmeye devam etti.[251]
Devam eden
1981'de başlayan devam eden HIV pandemisi, dünya çapında milyonlarca insanı enfekte etti ve ölümüne yol açtı.[252]Hastalığın yayılmasını azaltmayı amaçlayan ortaya çıkan ve geliştirilmiş maruz kalma öncesi profilaksi (PrEP) ve maruz kalma sonrası profilaksi (PEP) tedavilerinin HIV'in yayılmasını sınırlamada etkili olduğu kanıtlanmıştır.[253]güvenli seks yöntemlerinin, cinsel sağlık eğitiminin, iğne değişim programlarının ve cinsel sağlık taramalarının birleşik kullanımının yanı sıra.[254]Sağlık eşitsizlikleri trans kadınlar gibi belirli nüfus gruplarını terk ederken, bir HIV aşısı bulma çabaları devam ediyor.[255]sub-Sahara Afrika gibi kaynak sınırlı bölgelerin yanı sıra, örneğin gelişmiş ülkelere kıyasla HIV'e yakalanma riski daha yüksektir.[256]
2019'da başlayan COVID-19 salgını ve ardından DSÖ tarafından COVID-19 pandemisinin ilanı[257]21. yüzyılın başlarında büyük bir pandemi olayıdır. Küresel aksaklıklara, milyonlarca enfeksiyona ve ölüme neden olan pandemi, topluluklarda acı çekmeye neden oldu. Pandemi ayrıca, II. Dünya Savaşı'ndan bu yana geniş kapsamlı etkisini vurgulayan en büyük mal, tıbbi ekipman, tıp uzmanı ve askeri personel organizasyonlarından bazılarını gördü.[258][259]
Kişiselleştirilmiş tıp
21. yüzyılda kişiselleştirilmiş tıbbın yükselişi, 20. yüzyıl tıbbını tanımlayan jenerik uygulamalar yerine, bir kişinin bireysel özelliklerine dayalı tanı ve tedaviler geliştirme imkanı yarattı. DNA dizileme, genetik haritalama, gen terapisi, görüntüleme protokolleri, proteomik, kök hücre tedavisi ve kablosuz sağlık izleme cihazları gibi alanlar[260]tıp uzmanlarının bireye tedaviye ince ayar yapmasına yardımcı olabilecek yükselen yeniliklerdir.[261][262]
Teletıp
Uzaktan cerrahi, çığır açan bir örnek olarak 2001'deki transatlantik Lindbergh operasyonu ile bir başka yeni gelişmedir.
Kurumlar
İnsanlar
Tıp tarihindeki temalar
Tıpta ırkçılık
Irkçılık, tıbbın hem hastalar, hem de profesyoneller üzerindeki ırkçılık deneyimi hem de tıbbi kurumlar ve sistemler içinde daha geniş sistematik şiddet açısından nasıl geliştiği ve kendini kurduğu konusunda uzun bir geçmişe sahiptir.[263][264]Bakınız: Amerika Birleşik Devletleri'nde tıbbi ırkçılık, ırk ve sağlık ve bilimsel ırkçılık.
Tıpta kadınlar
Kadınlar eski zamanlardan beri her zaman şifacı ve ebe olarak hizmet etmişlerdir. Ancak tıbbın profesyonelleşmesi onları giderek kenara çekmeye zorladı. Hastaneler çoğaldıkça, Avrupa'da 19. yüzyılın başlarında Roma Katolik rahibe-hemşirelerinin ve Alman Protestan ve Anglikan diyakozlarının emrine güvendiler. Çok az tıp bilgisi içeren geleneksel fiziksel bakım yöntemleri konusunda eğitildiler.
Ayrıca bakınız
- Amerika Birleşik Devletleri'nde sağlık hizmetleri
- Diş tedavilerinin tarihi
- Herbalizmin tarihi
- Hastanelerin tarihi
- Kanada'da tıp tarihi
- Amerika Birleşik Devletleri'nde tıp tarihi
- Hemşirelik tarihi
- Patolojinin tarihi
- Eczacılık tarihi
- Ameliyatın tarihi
- Hemşirelik tarihinin zaman çizelgesi
- Tıp ve tıbbi teknolojinin zaman çizelgesi
- Sağlık hizmetinin geçmişi (anlam ayrımı)
Açıklayıcı notlar
- İngiltere ve Galler'de 1827'de ortalama 100'den biraz fazla hasta kapasitesine sahip dokuz ilçe ve ilçe tımarhanesi vardı, ancak 1890'da her biri ortalama 800 hasta içeren 66 bu tür akıl hastanesi vardı;[265]bu şekilde sınırlı olan toplam hasta sayısı 1827'de 1.027'den 1900'de 74.004'e yükseldi.[266]Benzer şekilde, Almanya'da, 1852 ve 1898 yılları arasında, toplam nüfusun sadece yüzde on büyüdüğü bir dönemde iltica nüfusu yedi kat artarak 11.622 hastadan 74.087 hastaya yükseldi.[180]Amerika'da sığınma nüfusu Birinci Dünya Savaşı arifesinde neredeyse 250.000'e yükselmişti.[267]
Referanslar
- Paterson GR, Neilson JB, Roland CG (Kasım 1982). "Tıp tarihi".Kanada Tabipler Birliği Dergisi. 127 (10): 948. PMC 1862317. PMID 7139436.
- Kushner HI (Ağustos 2008). "Tıp tarihçileri ve tıp tarihi". Lancet. 372 (9640): 710–711. doi:10.1016/S0140-6736(08)61293-3. PMID 18767211. S2CID 32704754.
- Martkoplishvili I, Kvavadze E (2015-05-26). "Batı Gürcistan'daki bazı popüler şifalı bitkiler ve Üst Paleolitik hastalıklar". Etnofarmakoloji Dergisi.166: 42–52. doi:10.1016/j.jep.2015.03.003. PMID 25769538.
- Hardy K (2021). "Paleomedicine ve Tıbbi Bitki Kullanımının Evrimsel Bağlamı". Revista Brasileira de Farmacognosia. 31 (1): 1–15.doi:10.1007/s43450-020-00107-4. PMC 7546135. PMID 33071384.
- Harmand S, Lewis JE, Feibel CS, Lepre CJ, Prat S, Lenoble A, et al. (Mayıs 2015). "Lomekwi 3, West Turkana, Kenya'dan 3,3 milyon yıllık taş aletler". Doğa. 521 (7552): 310–315.Bibcode:2015Natur.521..310H.doi:10.1038/nature14464. PMID 25993961. S2CID 1207285.
- Bellwood P (2014). İnsan Göçünün Küresel Tarih Öncesi (1. baskı). Londra: Wiley-Blackwell. ISBN 978-1-118-97059-1.[sayfa gerekli]
- Pargeter, Justin (2018). "Taş Aletler: Tarihçilerle İlgililikleri ve Tarihsel Süreçlerin İncelenmesi". Oxford Araştırma Afrika Tarihi Ansiklopedisi. doi:10.1093/acrefore/9780190277734.013.4.418. ISBN 978-0-19-027773-4.
- Timbrell L (2020). "Taş aletler nasıl okunur: Doğu Afrika litik kaydındaki varyasyonu tanımlamak için yeni bir mod sistemi?". Evrimsel Antropoloji: Sorunlar, Haberler ve İncelemeler. 29 (5): 280–282.doi:10.1002/evan.21866. PMC 7756466.
- Sykes N, Shaw J (2022-04-05). Sykes N, Shaw J (eds.). Tıp ve Sağlık Arkeolojisi. Londra: Routledge.doi:10.4324/9781003164623. ISBN 9781003164623. S2CID 247991366.
- Spikins P, Needham A, Tilley L, Hitchens G (22 Şubat 2018)."Hesaplanmış mı yoksa bakımlı mı? Sosyal bağlamda Neandertal sağlık hizmeti". Dünya Antropolojisi. 50 (3): 384–403. doi:10.1080/00438243.2018.1433060.
- Samorini G (2019-03-29). "Homo sapiens'in psikoaktif bitkilerle ilişkisini kanıtlayan en eski arkeolojik veriler: Dünya çapında bir genel bakış".Psychedelic Studies Dergisi. 3 (2): 63–80.doi:10.1556/2054.2019.008.S2CID 135116632.
- Riga A, Dori I, Vierin S, Boschian G, Tozzi C, Willman JC, Moggi-Cecchi J (2018). "Üst Paleolitik - Mezolitik sınırda: Riparo Fredian'dan (Molazzana, Lucca, İtalya) insan kalıntılarının revizyonu". Alp ve Akdeniz Kuvaterni. 31 (1): 49–57. doi:10.26382/AMQ.2018.04.
- Oxilia G, Fiorillo F, Boschin F, Boaretto E, Apicella SA, Matteucci C, et al. (Temmuz 2017). "Geç üst Paleolitik'te diş hekimliğinin şafağı: Riparo Fredian'da erken bir patolojik müdahale vakası". Amerikan Fiziksel Antropoloji Dergisi. 163 (3): 446–461. doi:10.1002/ajpa.23216.hdl:11585/600517. PMİD 28345756.
- "Taş devri adamı dişçi matkabı kullandı". BBC Haberleri. 6 Nisan 2006.
- "Taş devri 'proto-diş hekimliği' ortaya çıktı". İngiliz Diş Dergisi. 200 (8): 425. 2006. doi:10.1038/sj.bdj.4813555. S2CID 52872714.
- Bhattacharya DK (2000). "Tarih Öncesi Arkeolojide Antropoloji: Hint Sahnesi". İnsan Ekolojisi Dergisi. 11 (1): 23–31.doi:10.1080/09709274.2000.11907528. S2CID 133907414.
- Ferngren, Gary B. (2017). "Tıp ve Maneviyat: Tarihsel Bir Perspektif". Balboni'de Michael; Peteet, John (eds.). Tıp Kültüründe Maneviyat ve Din: Kanıttan Uygulamaya Erişim Alın Ok. s. 305–324. doi:10.1093/med/9780190272432.003.0019. ISBN 978-0-19-027243-2.
- Peoples HC, Duda P, Marlowe FW (Eylül 2016). "Avcı-Toplayıcılar ve Dinin Kökenleri". İnsan Doğası. 27 (3): 261–282.doi:10.1007/s12110-016-9260-0. PMC 4958132. PMID 27154194.
- Koenig HG (2000). "Din ve tıp I: tarihsel arka plan ve ayrılık nedenleri".Uluslararası Tıpta Psikiyatri Dergisi. 30 (4): 385–398. doi:10.2190/2RWB-3AE1-M1E5-TVHK. PMID 11308040. S2CID 6027802.
- Virji MA, Cummings KJ, Cox-Ganser JM (2016). "Küçük ve Orta Ölçekli Kahve Tesislerinde Çalışanların Maruziyetlerinin ve Solunum Sağlığının Saha Değerlendirmeleri için Bir Strateji". Halk Sağlığında Sınırlar. 9 (5): 705225.doi:10.3030/705225. PMC 8631862. PMID 34858915.
- Sykes NJ, Shaw J (2022). Tıp ve sağlık arkeolojisi. Londra. ISBN 978-0-367-75924-7. OCLC 1287199643.[sayfa gerekli]
- Martineau AC (2014). "Avrupamerkezciliğin üstesinden gelmek? Küresel Tarih ve Oxford Uluslararası Hukuk Tarihi El Kitabı". Avrupa Uluslararası Hukuk Dergisi. 25 (1): 329–336. doi:10.1093/ejil/chu017.
- Teppone M (Temmuz 2019). "Tıp, eski çağlardan günümüze kadar her zaman "Modern" ve "Bilimsel" olmuştur". Bütünleştirici Tıp Dergisi. 17 (4): 229–237. doi:10.1016/j.joim.2019.03.08. PMİD 30967348. S2CID 106409698.
- Serageldin I (2013). "Antik İskenderiye ve tıp biliminin şafağı". Küresel Kardiyoloji Bilimi ve Uygulaması. 2013 (4): 395–404.doi:10.5339/gcsp.2013.47. PMC 3991212. PMID 24749113.
- Petit C (2021). "Eski tıbbı yeniden çerçeveleme". Lancet. 397 (10285): 1613–1614. doi:10.1016/S0140-6736(21)00939-9. S2CID 235225802.
- Borchardt JK (2002). "İlaç tedavisinin başlangıcı: Eski mezopotamya tıbbı". İlaç Haberleri ve Perspektifler. 15 (3): 187–192.doi:10.1358/dnp.2002.15.3.840015. PMID 12677263.
- Robson E (2008-06-28). "Mezopotamya Tıbbı ve Dini: Güncel Tartışmalar, Yeni Bakış Açıları". Din Pusulası. 2 (4): 455–483.doi:10.1111/j.1749-8171.2008.00082.x.
- McIntosh JR (2005). Antik Mezopotamya: Yeni Bakış Açıları. Santa Barbara, California, Denver, Colorado ve Oxford, İngiltere: ABC-CLIO. s. 273–76. ISBN 978-1-57607-966-9.
- Abusch T (2002). Mezopotamya Büyücülüğü: Babil Büyücülüğü İnançları ve Edebiyatı Tarihi ve Anlayışına Doğru. Leiden, Hollanda: Brill. s. 56. ISBN 978-90-04-12387-8.
- Farber W (1995). "Antik Mezopotamya'da Büyücülük, Büyü ve Kehanet".Antik Yakın Doğu Medeniyetleri. Cilt. 3. New York: Charles Schribner'ın Oğulları, MacMillan Kütüphanesi Referansı, Simon & Schuster MacMillan. s.1891–908. ISBN 978-0-684-19279-6. Erişim tarihi:2018-05-12.
- Retief FP, Cilliers L (2007). "Mezopotamya tıbbı". Güney Afrika Tıp Dergisi.97 (1): 27–31. hdl:10520/EJC68840. PMID 17378276.
- Biggs RD (2005). "Eski Mezopotamya'da Tıp, Cerrahi ve Halk Sağlığı".Asur Akademik Çalışmaları Dergisi. 19 (1): 7–18.
- Cullen HM, Demenocal PB, Hemming S, Hemming G, Brown FH, Guilderson T, Sirocko F (2000). "İklim değişikliği ve Akad imparatorluğunun çöküşü: Derin denizden kanıtlar". Jeoloji. 28 (4): 379.Bibcode:2000Geo....28..379C. doi:10.1130/0091-7613(2000)28<379:ccatco>2.0.co;2.
- Horstmanshoff HF, Van Tilburg CR, Stol M (2004). Antik Yakın Doğu ve Greko-Romen Tıbbında Büyü ve Rasyonellik. Leiden: Brill. ISBN 978-90-04-13666-3.
- Heeßel NP (2004). "Tanı, Kehanet ve Hastalık: Babil Diagonostik El Kitabının Arkasındaki Mantığın Anlaşılmasına Doğru". Horstmanshoff HF, Stol M, Tilburg C (eds.)'de. Antik Yakın Doğu ve Greko-Romen Tıbbında Büyü ve Rasyonellik. Antik Tıp Çalışmaları. Cilt. 27. Leiden, Hollanda: Brill. s. 97–116. ISBN 978-90-04-13666-3.
- Stol M (1993). Babil'de Epilepsi. Groningen: STYX Yayınları. s. 55. ISBN 978-90-72371-63-8.
- Scurlock JA (2005). Snell DC (ed.). Eski Yakın Doğu'ya Bir Arkadaş: Snell/Companion. Oxford, Birleşik Krallık: Blackwell Publishing Ltd. s. 302–315.doi:10.1002/9780470997086. hdl:11693/50901. ISBN 978-0-470-99708-6.
- Fetaya E, Lifshitz Y, Aaron E, Gordin S (Eylül 2020). "Tekrarlayan sinir ağları kullanarak parçalı Babil metinlerinin restorasyonu". Amerika Birleşik Devletleri Ulusal Bilimler Akademisi Bildirileri. 117 (37): 22743–22751. arXiv:2003.01912. Bibcode:2020PNAS..11722743F. doi:10.1073/pnas.2003794117. PMC 7502733. PMID 32873650.
- Nemet-Nejat KR (1998). Antik Mezopotamya'da Günlük Yaşam. Santa Barbara, Kaliforniya: Greenwood. s. 80–81. ISBN 978-0-313-29497-6.
- Metwaly AM, Ghoneim MM, Eissa IH, Elsehemy IA, Mostafa AE, Hegazy MM, et al. (Ekim 2021). "Geleneksel eski Mısır tıbbı: Bir inceleme". Suudi Biyolojik Bilimler Dergisi. 28 (10): 5823–5832.doi:10.1016/j.sjbs.2021.06.044. PMC 8459052. PMID 34588897.
- Steinbock RT (1990). "Eski Mısır'ın Tıbbi Becerileri". JAMA. 264 (23): 3074. doi:10.1001/jama.1990.03450230110044.
- Herodot. "Bölüm 77, Kitap II". Tarihler.
- Nunn JF (2002). "Eski Mısır tıbbı". Londra Tıp Derneği İşlemleri. 113. Oklahoma Üniversitesi Yayınları: 57–68. PMID 10326089.
- Göğüslü JH (1930). \Edwin Smith Cerrahi Papirüsü. Chicago Üniversitesi Yayınları.
- "Edwin Smith papirüsü - Britannica Çevrimiçi Ansiklopedisi".Britannica.com. Erişim tarihi: 2022-10-12.
- Griffith FL (1898). Petrie Papirleri: Kahun ve Gurob'dan (esas olarak Orta Krallık'tan) Hieratik Papirüs. B. Quaritch.
- Bynum WF, Hardy A, Jacyna S, Lawrence C, Tansey EM (2006)."Tıpta Bilimin Yükselişi, 1850–1913". Batı Tıp Geleneği: 1800–2000. Cambridge Üniversitesi Yayınları. s. 198–99. ISBN 978-0-521-47565-5.
- "Kahun Jinekolojik Papirüs". Reshafim.org.il. 19 Nisan 2012 tarihinde orijinalinden arşivlenmiştir. Erişim tarihi: 2012-04-21.
- "Müze: Yaşam Evi". www.ucl.ac.uk. Erişim tarihi: 2017-02-17.
- Magner L (1992). Bir Tıp Tarihi. Boca Raton, Florida: CRC Press. s. 31.ISBN 978-0-8247-8673-1.
- Selin H, Shapiro H, eds. (2003). Kültürler Arası Tıp: Batı Dışı Kültürlerde Tıp Tarihi ve Uygulaması. Dordrecht: Springer Bilim ve İş Medyası. s. 35.ISBN 978-0-306-48094-2.
- Ghalioungui P (1975). "Les plus anciennes femmes-médecins de l'histoire". Bulletin de l'Institut Français d'Archéologie Orientale. 75. Institut Français d'Archéologie Orientale du Caire: 159–164. PMID 11631709.
- Gu S, Pei J (2017). "Çin Bitkisel Tıbbının Yenilenmesi: Geleneksel Sağlık Uygulamasından Bilimsel İlaç Keşfine". Farmakolojide Sınırlar.8: 381. doi:10.3389/fphar.2017.00381. PMC 5472722. PMID 28670279.
- "Shambhala Geleneksel Çin Tıbbı Rehberi. Daniel Reid, 1996. ABD 12,00$, Kanada 16,95$, ISBN 1-57062-141-1. Shambhala Publications, Inc., Horticultural Hall, 300 Massachusetts Avenue, Boston, MA 02115'ten temin edilebilir". Tamamlayıcı Sağlık Uygulaması İncelemesi. 3 (2): 147. 1997-07-01. doi:10.1177/153321019700300253. S2CID 208272511.
- Unschuld PU (2003). Huang Di Nei Jing Su Wen: doğa, bilgi, eski bir Çin tıp metninde imge, bir ek, beş dönem doktrini ve Huang Di Nei Jing Su Wen'de altı qi. Berkeley: California Üniversitesi Yayınları. ISBN 978-0-520-92849-7.
- Zysk KG (1991). Antik Hindistan'da Çilecilik ve Şifa: Budist Manastırında Tıp. New York: Oxford Üniversitesi Yayınları. ISBN 978-0-19-505956-4.
- Wujastyk D, ed. (2003). Ayurveda'nın Kökleri: Sankskritçe tıbbi yazılardan seçimler (Rev. ed.). Londra: Penguen Kitapları. ISBN 978-0-14-044824-5.
- Syros V (2013). "Erken Modern Floransa ve İslam İmparatorluklarında Galenik Tıp ve Sosyal İstikrar". Erken Modern Tarih Dergisi. 17 (2): 161–213. doi:10.1163/15700658-12342361 – Akademik Arama Premier aracılığıyla.
- Stelmack RM, Stalikas A (1991). "Galen ve Mizaç Mizah Teorisi". Ottawa Üniversitesi. 12: 255–63 – Science Direct aracılığıyla.
- Berber N (2012). Ortaçağ Tıbbı. Heinemann-Raintree Kütüphanesi. s. 13. ISBN 978-1-4109-4661-4.
- Pormann PE, Savage-Smith E (2007). Ortaçağ İslam Tıbbı. Georgetown Üniversitesi Yayınları. s. 41–75. ISBN 978-1-58901-160-1.
- Homer. İlyada. s. Bk XI:804–48.
- Risse GB (1990). Bedenleri onarmak, ruhları kurtarmak: hastanelerin tarihi. Oxford Üniversitesi Yayınları. s. 56. ISBN 978-0-19-974869-3.
- Askitopoulou H, Konsolaki E, Ramoutsaki I, Anastassaki E (2002). Carlos Diz J, Franco A, Bacon DR, Julián Alvarez JR (eds.). Surgical cures by sleep induction as the Asclepieion of Epidaurus. - International Congress Series 1242. Elsevier Science B.V. pp. 11–17. ISBN 978-0-444-51293-2.
{{cite book}}:|work=ignored (help)[kalıcı ölü bağlantı] - "Alcmaeon". Stanford Üniversitesi. 10 Haziran 2013. Erişim tarihi: 30 Aralık 2015.
- Hanson AE. "Hipokrat: Tıpta "Yunan Mucizesi"".medicinaantiqua.org.uk. Ann Arbor: Michigan Üniversitesi. 2008-02-15 tarihinde orijinalindenarşivlenmiştir. Erişim tarihi: 2008-03-08.
- Porter R (1998) [1997]. İnsanlığa en büyük fayda: insanlığın tıbbi tarihi 1946–2002 (1. Amerika baskı.). New York: W.W. Norton.ISBN 978-0-393-04634-2. OCLC 38410525.
- "Parmak kulüpleme nedir?". Birleşik Krallık Kanser Araştırması. Erişim tarihi: 30 Aralık 2015.
- Shakespeare W. Henry V. s. Perde II, Sahne 3.
- Silverberg R (1967). Tıbbın şafağı. Putnam. Erişim tarihi: 16 Ocak 2013.
- Loudon I (2002). Batı Tıbbı: Resimli Bir Tarih. Oxford Üniversitesi Yayınları. ISBN 978-0-19-924813-1.[sayfa gerekli]
- Hajar R (Temmuz 2012). "Tarihin havası: galen'e erken tıp (bölüm I)". Kalp Görünümleri. 13 (3): 120–8. doi:10.4103/1995-705X.102164.PMC 3503359. PMID 23181186.
- Aird WC (Temmuz 2011). "Kardiyovasküler sistemin keşfi: Galen'den William Harvey'e". Tromboz ve Hemostaz Dergisi. 9 (Ek 1): 118–29. doi:10.1111/j.1538-7836.2011.04312.x. PMID 21781247. S2CID 12092592.
- Mattern SP (2013). Tıp Prensi: Roma İmparatorluğu'nda Galen. Oxford Üniversitesi Yayınları. ISBN 978-0-19-998615-6.sayfa gerekli]
- Siegel RE (1968). Galen'in Fizyoloji ve Tıp Sistemi: kan akışı, solunum, mizahlar ve iç hastalıklar hakkındaki doktrinlerinin ve gözlemlerinin bir analizi. Basel: S. Karger. ISBN 978-3-8055-1016-5.
- Wallis F (2010). Ortaçağ Tıbbı: Bir Okuyucu. Toronto Üniversitesi Yayınları. s. 14, 26, 222. ISBN 978-1-4426-0103-1.
- Numbers R (2009). Galileo Hapse Giriyor ve Bilim ve Din Hakkında Diğer Efsaneler. Harvard Üniversitesi Yayınları. s. 45. ISBN 978-0-674-03327-6.
- Shwayder M (7 Nisan 2011). "Bir efsaneyi çürütmek". Harvard Gazetesi.
- Gün CL (1967). Quipus ve Cadıların Düğümleri. Lawrence, Kansas: Kansas Üniversitesi Yayınları. s. 86–89, 124–26.
- Longrigg J (1993). Yunan Rasyonel Tıbbı: Alcmaeon'dan İskenderiyelilere Felsefe ve Tıp. Psikoloji Basını. ISBN 978-0-415-02594-2.
- Galen (2000). Doğa Fakülteleri Üzerine, Kitap I, II ve III. Harvard: Loeb Klasik Kütüphanesi.
- Vallance JT (Nisan 1993). "Herophilus: Erken İskenderiye'de Tıp Sanatı". Antik Felsefe. 13 (1): 237–241.doi:10.5840/ancientphil199313163.
- "Herophilus (İskenderiyeli doktor)". Encyclopædia Britannica Online. Encyclopædia Britannica Inc. 2020.
- Mason SF (1962). Bilim Tarihi (Yeni rev. ed.). New York: Collier Kitapları. s. 57. ISBN 978-0-02-093400-4.
- "Antik Roma'dan cerrahi Aletler". Healthsystem.virginia.edu. 2008-01-31 tarihinde orijinalinden arşivlenmiştir. Erişim tarihi: 2012-04-21.
- "Roma dönemi ameliyatı gösteride". BBC.
- Greenhill WA (1875). "Chirurgia". Smith W'de (ed.). Yunan ve Roma Eski Eserleri Sözlüğü. Londra: John Murray.]
- Elliott J (9 Şubat 2008). "Romalılar katarakt operası gerçekleştirdi". BBC Haberleri.
- "Yunan Tıbbı". ABD Ulusal Sağlık Enstitüleri. 16 Eylül 2002. Erişim tarihi: 29 Ağustos 2014.
- Crislip, Andrew T. (2015). "Geç Eski Yahudilik ve Hıristiyanlıkta Sağlık ve Engellilik Üzerine Yeni Bakış Açıları: Bir Yanıt". Geç Antik Çağ Dergisi. 8 (2): 405–409. doi:10.1353/jla.2015.0017. S2CID 162654188. Proje MUSE 605034.
- "10. Yüzyıl Bizans'ında Yapışık İkizler Vakası". Medievalists.net. 4 Ocak 2014.
- Montandon D (2015). "Thoracopagus ikizlerinin ayrılığının tarifsiz tarihi" (PDF). ISAPS Haberleri. 3: 46–49.
- Cambridge İran Tarihi Cilt 4. Cambridge Üniversitesi Yayınları. 1968. s. 396. ISBN 978-0-521-20093-6.
- Cyril E (1951). İran'ın tıbbi öyküsü. Cambridge Üniversitesi Yayınları. s. 173.
- Dols MW (1987). "İslami hastanenin kökenleri: efsane ve gerçek". Tıp Tarihi Bülteni. 61 (3): 367–390. JSTOR 44442098. PMID 3311248.
- Hamarneh S (Temmuz 1962). "İslam'da hastanelerin geliştirilmesi".Tıp Tarihi ve Müttefik Bilimler Dergisi. 17 (3): 366–384.doi:10.1093/jhmas/xvii.3.366. PMID 13904051.
- Khalidi T. "Abd al-Malik | Halife, Başarılar, Madeni Para ve Kaya Kubbesi". Britannica. Erişim tarihi: 2021-11-23.
- Lapidus IM (Ekim 1975). "Erken İslam Toplumunun Gelişiminde Devlet ve Din Ayrılığı". Uluslararası Ortadoğu Araştırmaları Dergisi. 6 (4): 363–385. doi:10.1017/s0020743800025344. S2CID 162409061.
- Hajar R (Ocak 2013). "Tarihin Havası Bölüm III: Arap İslam Tıbbında Altın Çağ Bir Giriş". Kalp Görünümleri. 14 (1): 43–46.doi:10.4103/1995-705X.107125. PMC 3621228. PMID 23580929.
- Meri JW, Bacharach JL (2016). Ortaçağ İslam medeniyeti: bir ansiklopedi. Cilt I, A-K, Dizin. Abingdon, Oxon: Routledge. s. 783. ISBN 978-1-315-16244-7.
- Sarton G. Bilim Tarihine Giriş.
(cf. Zahoor A, Haq Z (1997). "Ünlü Bilim Tarihçilerinden Alıntılar".Siberistan. - Parker S (2013). Öldür ya da tedavi et: resimli bir tıp tarihi (First American ed.). New York, New York. ISBN 978-1-4654-0842-6.
{{cite book}}: CS1 maint: location missing publisher (link) - Becka J (Ocak 1980). "[Bilim ve kültürümüzde tıbbın babası, Avicenna. Ebu Ali ibn Sina (980-1037)]". Casopis Lekaru Ceskych (Çekçe). 119 (1): 17–23. PMID 6989499.
- "Avicenna 980–1037". Hcs.osu.edu. 7 Ekim 2008'de orijinalindenarşivlenmiştir. Alındı 2010-01-19.
- ""Tıp Kanonu" (Avicenna'nın çalışması)". Encyclopædia Britannica. 2008. 28 Mayıs 2008 tarihinde orijinalinden arşivlenmiştir. Erişim tarihi: 11 Haziran 2008.
- Musallam B (30 Aralık 2012). "Avicenna: Tıp ve Biyoloji". Ansiklopedi Iranica. s. 94–99. Erişim tarihi: 20 Aralık 2013.
- Tschanz DW (2003). "Arap(?) Avrupa Tıbbının Kökleri". Kalp Görünümleri. 4 (2). 2004-05-03 tarihinde orijinalinden arşivlenmiştir. Erişim tarihi:2019-03-04.
- Pormann PE, Savage-Smith (2007). "Ortaçağ İslam tıbbında kan alma uygulamasının temeli olan Yunan mizah teorisinin hakimiyeti üzerine".Ortaçağ İslam tıbbı. Washington DC: Georgetown Üniversitesi. s. 10, 43–45.OL 12911905W.
- Iskandar A (2006). "Al-Rāzī". Batılı olmayan kültürlerde bilim, teknoloji ve tıp tarihi ansiklopedisi (2. baskı). Springer. s. 155–56.
- Ganchy S (2009). İslam ve Bilim, Tıp ve Teknoloji (1. baskı). New York, NY: Rosen Pub. ISBN 978-1-4358-5679-0.
- Tschanz DW (2003). "Arap(?) Avrupa Tıbbının Kökleri". Kalp Görünümleri.4 (2).
- Elgood C (2010). Pers ve Doğu Halifeliğinin Tıbbi Tarihi (1. baskı). Londra: Cambridge. s. 202–03. ISBN 978-1-108-01588-2.
“Çocuklarda Hastalıklar” üzerine bir monografi yazarak, pediatrinin babası olarak da bakılabilir.
- Majeed A (Aralık 2005). "İslam tıbbı nasıl değiştirdi". BMJ (Klinik Araştırma Ed.). 331 (7531): 1486–7.doi:10.1136/bmj.331.7531.1486. PMC 1322233. PMID 16373721.
- Speziale F, ed. (2012). "Hastane ve Diğer Müslüman Kurumlar [Giriş]".İran ve Hindistan'daki hastaneler, 1500-1950'ler. Leiden, NV: Brill. s. 2–4.ISBN 978-90-04-22829-0.
- Barker P (2020). Pers Dünyasında Bilim Tarihi. Ders (Rapor).
- Porter R (Ekim 1999). İnsanlığa En Büyük Fayda. İnsanlığın tıbbi geçmişi. Norton Bilim Tarihi. WW Norton & Company. s. 106–134. ISBN 978-0-393-31980-4.
- Sharpe WD (Ocak 1964). "Sevillalı Isidore: Tıbbi Yazılar, Giriş ve Yorumlu İngilizce Çeviri". Amerikan Felsefe Derneği İşlemleri. 54 (2): 1–75. doi:10.2307/1005938. JSTOR 1005938.
- McKitterick R (2005). "Karolenj Kültür ve Öğrenme Rönesansı". J Hikayesinde (ed.). Charlemagne: İmparatorluk ve Toplum. Manchester: Manchester Üniversitesi Yayınları. ISBN 978-0-7190-7089-1.
- Wallis F (2010). Ortaçağ Tıbbı: Bir Okuyucu. Toronto: Toronto Üniversitesi Yayınları. s. 361. ISBN 978-1-4426-0423-0.
- Vecchio I, Tornali C, Rampello L, Rampello L, Migliore M, Silvia G, Rigo GA (Ocak 2013). "1492'den önce Catania, İtalya'da Yahudi tıbbı ve ameliyatı" (PDF). Acta Medica Mediterranea. 29: 359–362.
- Vecchio I, Di Mauro S, Tornali C, Rampello L, Migliore M, Rampello L, Rigo GS, Castellino P (Ocak 2012). "1492'den önce Sicilya'da Yahudi tıbbı ve cerrahisi" (PDF). Acta Medica Mediterranea. 28: 77–82.
- Siraisi NG (Mayıs 2009). M Ortaçağ ve Erken Rönesans Tıbbı: Bilgi ve Uygulamaya Giriş. Chicago Üniversitesi Yayınları. s. 21. ISBN 978-0-226-76131-2.
- Bylebyl JJ (1979). "Bölüm 10: Padua Okulu: 16. yüzyılda hümanist tıp". On Altıncı Yüzyılda Sağlık, Tıp ve Ölüm. Cambridge [İngiltere]: Cambridge Üniversitesi Yayınları. ISBN 978-0-521-22643-1.
- Lo Presti R (2010). "Epistemoloji Olarak Anatomi: Vesalius ve Eski Kaynaklarında (Celsus, Galen) İnsanın Bedeni ve Tıp Bedeni". Rönesans ve Reformasyon/Rönesans ve Reform. 33 (3): 27–60.
- Taitz E, Henry S, Tallan C (2003). Yahudi Kadınlar için JPS Rehberi: MÖ 600'den M.S. 1900'e Philadelphia: Yahudi Yayın Derneği. ISBN 978-0-8276-0752-1.
- Pelling M, Webster C (Kasım 1979). "Tıp Uygulayıcıları". On Altıncı Yüzyılda Sağlık, Tıp ve Ölüm. CUP Arşivi. s. 183.
- Siraisi NG (Eylül 2012). "Tıp, 1450-1620 ve bilim tarihi". İsis. 103 (3): 491–514. doi:10.1086/667970. PMID 23286188. S2CID 6954963.
- Lane N (Nisan 2015). "Görünmeyen dünya: Leeuwenhoek (1677) üzerine düşünceler 'Küçük hayvanlarla ilgili'". Londra Kraliyet Cemiyeti'nin Felsefi İşlemleri. B Serisi, Biyolojik Bilimler. 370 (1666): 20140344. doi:10.1098/rstb.2014.0344. PMC 4360124. PMID 25750239.
- Madigan M, Martinko J, eds. (2006). Mikroorganizmaların Brock Biyolojisi (11. baskı). Prentice Salonu. ISBN 978-0131443297.
- DA hatları (2012). "Müfredatın Yeniden Düzenlenmesi: Bologna Üniversitesi'nde Öğretme ve Öğrenme, c. 1560–1590". Üniversitelerin Tarihi.25 (2): 1–59.
- Gurunluoğlu R, Shafighi M, Gurunluoglu A, Çavdar S (Mayıs 2011). "Giulio Cesare Aranzio (Arantius) (1530-89) anatomi ve cerrahi yarışmasında".Tıbbi Biyografi Dergisi. 19 (2): 63–69.doi:10.1258/jmb.2010.010049. PMID 21558532. S2CID 10833758.
- Fissell ME (2008). "Giriş: erken modern Avrupa'da kadın, sağlık ve şifa".Tıp Tarihi Bülteni. 82 (1): 1–17.doi:10.1353/bhm.2008.0024. PMID 18344583. S2CID 37622681.
- Yeşil M (1989). "Ortaçağ Avrupa'sında Kadın Tıbbi Uygulamaları ve Sağlık Hizmetleri". İşaretler. 14 (2): 434–74. doi:10.1086/494516. PMID 11618104. S2CID 38651601.
- Dixon CS, Freist D, Greengrass M, eds. (2009). Erken Modern Avrupa'da Dini Çeşitlilikle Yaşamak. Ashgate. s. 128–130. ISBN 978-0-7546-6668-4.
- Leonard AE (2006). "Kadın Dini Tarikatlar". Hsia RP'de (ed.). Reform dünyasına bir yoldaş. Oxford: Blackwell. s. 237–254. ISBN 978-1-4051-7865-5.
- Cunningham A, Grell OP (2002). Protestan Avrupa'da Sağlık ve Yoksul Yardım 1500-1700. Routledge. s. 130–33. ISBN 978-0-203-43134-4.
- Mäkinen V (2006). Lutheran Reformu ve Yasa. Brill. s. 227–29. ISBN 978-90-04-14904-5.
- Waddington K (2003). St.'de Tıp Eğitimi Bartholomew Hastanesi, 1123–1995. Boydell & Brewer. s. 18. ISBN 978-0-85115-919-5.
- Harkness DE (2008). "Sokaklardan bir görünüm: Elizabethan Londra'sında kadınlar ve tıbbi çalışmalar". Tıp Tarihi Bülteni. 82 (1): 52–85.doi:10.1353/bhm.2008.0001. PMID 18344585. S2CİD 5695475.
- McHugh T (Temmuz 2012). "Erken modern Brittany'de kadınların kırsal tıbbi çalışmalarını genişletmek: Kutsal Ruh'un Kızları". Tıp Tarihi ve Müttefik Bilimler Dergisi. 67 (3): 428–456.doi:10.1093/jhmas/jrr032. PMC 3376001. PMID 21724643. Proje MUSE 480067.
- Dikotter F (2003). "Çin". Porter R'de (ed.). Cambridge Bilim Tarihi. Cilt 4: 18. yüzyıl Bilim. s. 695–697. ISBN 978-0-521-57243-9.
- Rahman HS (1996). "Çağlar Boyunca Arap Tıbbı". Tıp ve Bilim Tarihi Çalışmaları. m 14 (1–2). Yeni Delhi: IHMMR: 1–39.
- Meulenbeld, Gerrit Jan (1999). Hint tıp edebiyatının tarihi. Groningen oryantal çalışmaları. Cilt. İİA. Groningen: E. Forsten (1999–2002'de yayınlandı). s. 115–375. ISBN 978-90-6980-124-7.
- Kumar D (2003). "Hindistan". Porter R, Ross D'de (eds.). Cambridge Bilim Tarihi. Cilt 4: 18. Yüzyıl Bilim. Cambridge: Cambridge Üniversitesi Yayınları. s. 680–683. ISBN 978-0-521-57243-9.
- Broman TH (2003–2020). "Tıp Bilimleri". Cambridge Bilim Tarihi. Cilt. 4, Onsekizinci Yüzyıl Bilimi. Cambridge. s. 465–468. ISBN 978-0-521-57243-9.
{{cite book}}: CS1 maint: location missing publisher (link) - Rosner L (1991). İyileşme Çağında Tıp Eğitimi: Edinburgh Öğrencileri ve Çırakları 1760-1826. Edinburgh: Edinburgh Üniversitesi Yayınları. ISBN 978-0-7486-0245-2.
- Altman I (2003). Büyük Meksika'nın Erken Tarihi. Upper Saddle River, N.J.: Prentice Salonu. s. 99. ISBN 978-0-13-091543-6.
- Cook SF (1946). "Aztekler ve İlgili Kabileler Arasında Hastalık İnsidansı".Hispanik Amerikan Tarihi İncelemesi. 36: 32–35.
- Cook ND (1998). Ölmek için Doğdu: Hastalık ve Yeni Dünya Fethi, 1492-1650. Cambridge: Cambridge Üniversitesi Yayınları. ISBN 978-0-521-62730-6.
- Schendel G, Amézquita JA, Bustamante ME (2014). Meksika'da Tıp: Aztek Otlarından Betatronlara. Texas Üniversitesi Yayınları. s. 99. ISBN 978-1-4773-0636-9.
- Lanning JT (1985). Kraliyet Protomedicato: İspanya İmparatorluğu'nda Tıp Mesleklerinin Düzenlenmesi. Durham: Duke Üniversitesi Yayınları.ISBN 978-0-8223-0651-1.
- Burke ME (1977). San Carlos Kraliyet Koleji: on sekizinci yüzyılın sonlarında cerrahi ve İspanyol tıbbi reformu. Durham, N.C.: Duke Üniversitesi Yayınları. ISBN 978-0-8223-0382-4.
- Cooper DB (1965). Mexico City'de Salgın Hastalık, 1761-1813: İdari, Sosyal ve Tıbbi Bir Çalışma (LLILAS Latin Amerika Monograf Serisi). Austin: Texas Üniversitesi Yayınları. ISBN 978-1-4773-0575-1.
- Voekel P (2002). "Bölüm 7: Tıbbi Ampirizmin Yükselişi". Tanrı'dan Önce Yalnız: Meksika'da Modernitenin Dini Kökenleri. Durham: Duke Üniversitesi Yayınları. ISBN 978-0-8223-8429-8.
- De Vos P (2006). "Baharat Bilimi: Erken İspanyol İmparatorluğu'nda Ampirizm ve Ekonomik Botanik". Dünya Tarihi Dergisi. 17 (4): 399–427. doi:10.1353/jwh.2006.0054. JSTOR 20079398. S2CID 201793405.
- Frank AG (1998). ReOrient: Asya Çağı'nda küresel ekonomi. Berkeley: California Üniversitesi Yayınları. s. 96–100. ISBN 978-0-520-92131-3. OCLC 42922426.
- de Bernardino S (2006). Historia general de las cosas de Nueva España [Yeni İspanya'nın Genel Tarihi]. Floransalı Kodeks (İspanyolca) (11. baskı). México: Editorial Porrúa. ISBN 978-9-70-07649-24.
- Davis MM, Warner AR (1918). Dispanserler, Yönetimleri ve Gelişimleri: Yöneticiler, Halk Sağlığı Çalışanları ve İnsanlar için Daha İyi Tıbbi Hizmetle İlgilenen Herkes için Bir Kitap. MacMillan. s. 2–5.
- Kirkup J (Şubat 1996). "Samuel Sharp ve Cerrahi Operasyonları, 1739".Tıbbi Biyografi Dergisi. 4 (1): 1–7.doi:10.1177/096777209600400101.PMID 11615341. S2CID 26133970.
- Waddington I (Ocak 1975). "Tıp etiğinin gelişimi -sosyolojik bir analiz".Tıp Tarihi. 19 (1): 36–51.doi:10.1017/s002572730001992x. PMC 1081608. PMID 1095851.
- "El Yıkama için Küresel Kamu-Özel Ortaklığı".globalhandwashing.org. 19 Mart 2015. Erişim tarihi: 2015-04-18.
- Tan, S. Y. ; Berman, E. (2008). "Robert Koch (1843-1910): mikrobiyolojinin babası ve Nobel ödüllü". Singapur Tıp Dergisi. 49 (11): 854–855. PMID 19037548.
- Guénel A (Ocak 1999). "İlk denizaşırı Pastör Enstitüsü'nün oluşturulması veya Albert Calmette'in Pastorian kariyerinin başlangıcı".Tıp Tarihi. 43 (1): 1–25. doi:10.1017/s0025727300064693. PMC 1044108. PMID 10885131.
- Morabia A (Aralık 2007). "Epidemiyolojik etkileşimler, karmaşıklık ve Max von Pettenkofer'in yalnız ölümü". Amerikan Epidemiyoloji Dergisi.166 (11): 1233–1238. doi:10.1093/aje/kwm279. PMID 17934200.
Oppenheimer GM, Susser E (Aralık 2007). "Davetli yorum: von Pettenkofer'in epidemiyolojiye katkılarının bağlamı ve zorluğu". Amerikan Epidemiyoloji Dergisi. 166 (11): 1239–41, tartışma 1241–43.doi:10.1093/aje/kwm284. PMID 17934199. - Blevins SM, Bronz MS (Eylül 2010). "Robert Koch ve bakteriyolojinin 'altın çağı'". Uluslararası Bulaşıcı Hastalıklar Dergisi. 14 (9): e744–e751. doi:10.1016/j.ijid.2009.12.003. PMID 20413340.
- Baly MF (2002). Hemşirelik ve Sosyal Değişim. Routledge. s. 113. ISBN 978-0203424872.
- Donahue MP (2011). Hemşirelik, En Güzel Sanat: Resimli Bir Tarih (3. baskı). Maryland Heights, Mo.: Mosby Elsevier. s. 112–125. ISBN 978-0-323-05305-1.
- Magnello ME (2012). "Viktorya istatistik grafikleri ve Florence Nightingale'in kutup alanı grafiğinin ikonografisi". BSHM Bülteni. 27 (1): 13–37.doi:10.1080/17498430.2012.618102. S2CID 121655727.
- Gunn SW, Masellis M (2008). İnsani Tıp Kavramları ve Uygulaması. New York: Springer Bilim ve İş Medyası. s. 87–. ISBN 978-0-387-72264-1.
- Ball L (Mayıs 2009). "Cholera ve Broad Street'teki pompa: John Snow'un hayatı ve mirası" (PDF). Tarih Öğretmeni. 43 (1): 105–119.
- Everitt BS, Palmer C (2011). Tıbbi İstatistiklere Ansiklopedik Refakatçi. Wiley. s. 447–48. ISBN 978-1119957409.
- Ayrıca New York Halk Kütüphanesi'ni inşa etti
- Cassedy JH (1992). "Kuzey'in tıbbi olaylarını numaralandırmak: İç Savaş istatistiklerinde insancıllık ve bilim". Tıp Tarihi Bülteni. 66 (2): 210–233.PMID 1290489.
- Porter R (1999). İnsanlığa En Büyük Fayda: Antik Çağ'dan Günümüze İnsanlığın Tıbbi Tarihi. Londra: Fontana. s. 493. ISBN 978-0-393-31980-4. ; Porter R (1992). "Delilik ve Kurumları". Aşınmada A (ed.). Toplumda Tıp: Tarihsel Denemeler. Cambridge: Cambridge Üniversitesi Yayınları. s. 277–302. ISBN 978-0-521-33639-0. ; Suzuki A (Aralık 1991). "On yedinci ve on sekizinci yüzyıl İngiltere'sinde Lunacy: Çeyrek Oturum kayıtlarının analizi. Bölüm I". Psikiyatri Tarihi. 2 (8): 437–456. doi:10.1177/0957154X9100200807. PMID 11612606. S2CID 2250614. ; Suzuki A (Mart 1992). "On yedinci ve on sekizinci yüzyıl İngiltere'sinde Lunacy: Çeyrek Oturum kayıtlarının analizi. Bölüm II".Psikiyatri Tarihi. 3 (9): 29–44. doi:10.1177/0957154X9200300903. PMID 11612665. S2CID 28734153.
- Porter R (1992). "Delilik ve Kurumları". Aşınmada A (ed.). Toplumda Tıp: Tarihsel Denemeler. Cambridge: Cambridge Üniversitesi Yayınları. s. 277–302. ISBN 978-0-521-33639-0. ; Goldstein J (2001) [1987]. Konsol ve Sınıflandırma: Ondokuzuncu Yüzyılda Fransız Psikiyatri Mesleği. Chicago ve Londra: Chicago Üniversitesi Yayınları. s. 42. ISBN 978-0-226-30160-0. ; Grob GN (1994). Çılgın Aramızda. Simon ve Schuster. s. 25–30. ISBN 978-1-4391-0571-9.
- Porter R (2004). Deliler: tımarhanelerin, deli doktorların ve delilerin sosyal tarihi. Tempus. s. 57–76, 239–44, 257–312. ISBN 978-0752437309.;Hayward R (2011). "Tıp ve Zihin". Jackson M'de (ed.). Oxford Tıp Tarihi El Kitabı. Oxford Üniversitesi Yayınları. s. 524–42. ISBN 978-0-19-954649-7.
- Bynum WF (Ekim 1974). "İngiliz psikiyatrisinde terapinin rasyonelleri: 1780-1835". Tıp Tarihi. 18 (4): 317–334.doi:10.1017/s0025727300019761. PMC 1081592. PMID 4618306. ;Digby A (1988). "1796-1846 İnzivesinde Ahlaki Muamele". Porter R, Bynum WF, Shepherd M (eds.)'de. Deliliğin Anatomisi: Psikiyatri Tarihinde Denemeler. Cilt. 2. Londra ve New York: Tavistock. s. 52–71. ISBN 978-0-415-00859-4.
- Weiner DB (1994). " 'La geste du Pinel': Bir Psikiyatrik Efsanenin Tarihi". Micale MS'de, Porter R (eds.). Psikiyatri Tarihini Keşfetmek. New York ve Oxford: Oxford Üniversitesi Yayınları. s. 232–47. ISBN 978-0-19-507739-1.
- Porter R (1992). "Delilik ve Kurumları". Aşınmada A (ed.). Toplumda Tıp: Tarihsel Denemeler. Cambridge: Cambridge Üniversitesi Yayınları. s. 277–302. ISBN 978-0521336390.
- Marx OM (1994). "Ondokuzuncu Yüzyıl Almanya'sında Psikiyatrik Tarih Yazımının Başlangıcı". Micale MS'de, Porter R (eds.). Psikiyatri Tarihini Keşfetmek. New York ve Oxford: Oxford Üniversitesi Yayınları. s. 39–51.ISBN 978-0195077391.
- Hayward R (2011). "Tıp ve Zihin". Jackson M'de (ed.). Oxford Tıp Tarihi El Kitabı. Oxford Üniversitesi Yayınları. s. 524–42. ISBN 978-0-19-954649-7.
- Andrews J (2004). "İngiltere'de Sığınmanın Yükselişi". Brunton D'de (ed.).Tıp Dönüştürüldü: Avrupa'da Sağlık, Hastalık ve Toplum 1800–1930. Manchester Üniversitesi Yayınları. s. 298–330. ISBN 978-0-7190-6735-8.;Porter R (2003). "Giriş". Porter R, Wright D (eds.)'de. Çılgınların Hapsedilmesi: Uluslararası Perspektifler, 1800–1965. Cambridge Üniversitesi Yayınları. s. 1–19. ISBN 978-1-139-43962-6.
- Cooter RJ (Ocak 1976). "Frenoloji ve İngiliz yabancıları, c. 1825-1845. Bölüm I: Bir doktrine dönüşür". Tıp Tarihi. 20 (1): 1–21.doi:10.1017/s0025727300021761. PMC 1081688. PMİD 765647.;Cooter RJ (Nisan 1976). "Frenoloji ve İngiliz yabancıları, c.1825-1845. Bölüm II: Doktrin ve uygulama". Tıp Tarihi. 20 (2): 135–151.doi:10.1017/s0025727300022195. PMC 1081733. PMID 781421.
- Daha Kısa E (1997). Bir psikiyatri tarihi: iltica döneminden Prozac çağına. John Wiley ve Oğulları. s. 46–48. ISBN 978-0471157496.;Bynum WF, Hardy A, Jacyna S, Lawrence C, Tansey EM (2006). "Tıpta Bilimin Yükselişi, 1850–1913". Batı Tıp Geleneği: 1800–2000. Cambridge Üniversitesi Yayınları. s. 198–99. ISBN 978-0521475655.
- D Seç (1993). Dejenerasyonun Yüzleri: Bir Avrupa Bozukluğu, c. 1848–1918. Cambridge Üniversitesi Yayınları. ISBN 978-0-521-45753-8.[sayfa gerekli]
- Ray LJ (1981). "Viktorya dönemi sığınma uygulamasında çılgınlık modelleri". Avrupa Sosyoloji Dergisi. 22 (2): 229–264.doi:10.1017/S0003975600003714. PMID 11630885. S2CID 33924282. ; Cox C (2012). İrlanda'nın Güneydoğusunda Delilik Müzakeresi, 1820–1900. Manchester Üniversitesi Yayınları. s. 54–55.ISBN 978-0719075032. ; Malcolm E (2003). "'İrlanda'nın Kalabalık Tımarhaneleri': Ondokuzuncu ve Yirminci Yüzyıl İrlanda'sındaki Delilerin Kurumsal Hapsedilmesi". Porter R, Wright D (eds.)'de. Çılgınların Hapsedilmesi: Uluslararası Perspektifler, 1800–1965. Cambridge Üniversitesi Yayınları. s. 315–33. ISBN 978-1-139-43962-6.
- Hayward R (2011). "Tıp ve Zihin". Jackson M'de (ed.). Oxford Tıp Tarihi El Kitabı. Oxford Üniversitesi Yayınları. s. 524–42. ISBN 978-0-19-954649-7. ; Scull A (2005). En Yalnız Acılar: Britanya'da Delilik ve Toplum, 1700–1900. Yale Üniversitesi Yayınları. s. 324–28. ISBN 978-0-300-10754-8. ; Dowbiggin I (Ekim 1992)."' Bir coşku göçü': G. Alder Blumer, öjeni ve ABD psikiyatrisi, 1890-1920". Tıp Tarihi. 36 (4): 379–402.doi:10.1017/S002572730005568X. PMC 1036631. PMID 1435019. ;Snelders S, Meijman FJ, Pieters T (Nisan 2007). "Tıp alanında kalıtım ve alkolizm: Hollanda, 1850-1900". Tıp Tarihi. 51 (2): 219–236. doi:10.1017/S0025727300001204. PMC 1871693. PMID 17538696. ; Turda M (Ocak 2009). "'Bir ulusun yozlaşmasını sona erdirmek için': savaşlar arası Romanya'da öjenik kısırlaştırma tartışmaları". Tıp Tarihi. 53 (1): 77–104. doi:10.1017/S00257273000332X.PMC 2629178. PMID 19190750.
- "Emil Kraepelin, Alman psikiyatrist - Stok Görüntü - H411/0183".
- Alexander C (2010). "Savaş Şoku". Smithsonian. 41 (5): 58–66.
- Berrios G, Porter R (1995). Klinik Psikiyatri Tarihi:: Psikiyatrik Bozuklukların Kökeni ve Tarihi. Londra: Athlone Press. ISBN 978-0-485-24211-9.
- Markell Morantz R (1982). "Feminizm, Profesyonellik ve Mikroplar: Mary Putnam Jacobi ve Elizabeth Blackwell'in Düşüncesi". Amerikan Üç Aylık. 34 (5): 461–78. doi:10.2307/2712640. JSTOR 2712640.
- Eisler R (2007). Ulusların Gerçek Zenginliği: Sevecen Bir Ekonomi Yaratmak. s. 78.
- Barnes LL (2012). "Onsekizinci Yüzyıl Avrupa'nın Gongfu (Kungfu) Manzaraları". Hinrichs TJ, Barnes LL (eds.)'de. Çin Tıbbı ve Şifası: Resimli Bir Tarih. Harvard Üniversitesi Yayınları. s. 197. ISBN 978-0674047372.
- James ET, James GW, Boyer PS, eds. (1971). "Fulton". Dikkate Dükkater Amerikalı Kadınlar, 1607–1950: Biyografik Bir Sözlük. Cilt. 2. Harvard Üniversitesi Yayınları. s. 685–86. ISBN 978-0674627345.
- van der Weiden RM, Uhlenbeck GC (Mayıs 2010). "Japonya'daki Avrupalı 18. yüzyıl obstetrik öncüleri: güneş imparatorluğunda yeni bir ışık". Tıbbi Biyografi Dergisi. 18 (2): 99–101. doi:10.1258/jmb.2010.010006. PMID 20519709. S2CID 22701750.
- Ciriacono S (2010). "Avrupa ve Japonya arasındaki Bilimsel Transfer: Edo Döneminden Meiji Restorasyonuna Hollanda ve Alman Tıbbının Etkisi".Comparativ: Leipziger Beiträge zur Universalgeschichte und Vergleichenden Gesellschaftsforschung. 20 (6): 134–53.
- Jannetta AB (2007). Aşılayıcılar: Çiçek Hastalığı, Tıbbi Bilgi ve Japonya'nın 'Açılışı'. Stanford, California: Stanford Üniversitesi Yayınları.ISBN 978-0-8047-7949-4.
- Byrne JP (2008). Salgın, Pandemi ve Veba Ansiklopedisi. ABC-CLIO. s. 339. ISBN 978-0-313-34101-4.
- Linton DS (2005). Emil Von Behring: Bulaşıcı Hastalık, İmmünoloji, Serum Tedavisi. Amerikan Felsefe Topluluğu. s. 57. ISBN 978-0-87169-255-9.
- Donzé PY (2010). "Japonya'da tıbbı bir iş haline getirmek: Shimadzu Co. ve radyolojinin yayılması (1900-1960)". Gesnerus. 67 (2): 241–262.doi:10.1163/22977953-06702004. PMID 21417169.
- Lynteris C (Temmuz 2011). "Prusya'dan Çin'e: Japon sömürge tıbbı ve Gotō Shinpei'nin tıbbi polis ve yerel özyönetim kombinasyonu". Tıp Tarihi.55 (3): 343–347.doi:10.1017/s0025727300005378. PMC 3143861.PMID 21792258.
- Liu MS (2009). Kolonizasyon reçetesi: Japonya'nın yönetimindeki Tayvan'da tıbbi uygulamaların ve politikaların rolü, 1895-1945. Ann Arbor, Michigan: Asya Çalışmaları Derneği. s. 286. ISBN 978-0-924304-57-6.
- Fissell ME (1991). "Hastanın Anlatısının Kaybolması ve Hastane Tıbbının İcadı". Fransızca R'de A (eds.) Giyin. Reform Çağında İngiliz Tıbbı. Routledge. ISBN 978-1-134-93531-4.
- Risse GB (1999). Bedenleri onarmak, ruhları kurtarmak: hastanelerin tarihi. New York: Oxford Üniversitesi Yayınları. ISBN 978-0-19-974869-3.
- Morton HW (1984). Çağdaş Sovyet Şehri. M.E. Sharpe. s. 142–45.ISBN 978-0873322485.
- Weiner DB, Sauter MJ (2003). "Paris şehri ve klinik tıbbın yükselişi".Osiris. 18 (1): 23–42. doi:10.1086/649375. PMID 12964569. S2CID 10692225.
- Reynolds MD (1994). Pasteur Tarihi Nasıl Değiştirdi: Louis Pasteur ve Pasteur Enstitüsü'nün Hikayesi. Bradenton, Florida: McGuinn & McGuire.ISBN 978-1-881117-05-6.
- Weindling P (1992). "Bilimsel seçkinler ve laboratuvar organizasyonu Paris ve Berlin'de: Pasteur Enstitüsü ve Robert Koch'un Bulaşıcı Hastalıklar Enstitüsü karşılaştırıldı". Cunningham A'da, Williams P (eds.). tıpta laboratuvar devrimi. Cambridge: Cambridge Üniversitesi Yayınları. s. 170–188. ISBN 978-0-521-40484-6.
- Fichtner PS (2009). Avusturya Tarihi Sözlüğü. Korkuluk Basını. s. 326–27. ISBN 978-0-8108-6310-1.
- Lesky E (1988). "[Cabanis ve tıbbın kesinliği]". Gesnerus. 11 (3–4): 152–182. doi:10.1017/S0025727300070800. PMC 2557344. PMID 14366253.
- Lesky E (1976). 19. yüzyılın Viyana Tıp Okulu. Baltimore: Johns Hopkins Üniversitesi Yayınları. ISBN 978-0-8018-1908-7.
- Adams GW, Wise CT (1999). "Mavili Doktorlar: İç Savaşta Birlik Ordusunun Tıbbi Tarihi". Hemşirelik Tarihi İncelemesi. 7 (1): 191–193.doi:10.1891/1062-8061.7.1.191. S2CID 154115154.
- Schroeder-Lein GR (2008). İç Savaş tıbbı ansiklopedisi. Armonk, N.Y.: M.E. Sharpe, A.Ş ISBN 978-1-317-45710-7.
- Cunningham HH (Kasım 2015). Grideki Doktorlar: Konfederasyon Sağlık Hizmeti. San Francisco: Golden Springs Yayıncılık. ISBN 978-1-78625-121-3.
- Keegan J (17 Eylül 2009). "Amerikan İç Savaşı: açığa çıkan askerlerin korkunç acıları". Günlük Telgraf. 2022-01-12 tarihinde orijinalinden arşivlendi. Erişim tarihi: 4 Mart 2017.
- Bağlantı K (1983). "Potomac ateşi: kamp hayatının tehlikeleri" (PDF).Vermont Tarihi. 51 (2): 69–88. PMİD 11633534.
- Gillett MC (1987). Ordu Tıp Bölümü, 1818-1865. Askeri Tarih Merkezi, ABD Ordusu (Rapor).
- Gates A (Şubat 1957). "Lincoln'ün Beşinci Tekerleği: ABD Sağlık Komisyonu'nun Siyasi Tarihi". İç Savaş Tarihi. 3 (1): 97–98.doi:10.1353/cwh.1957.0048. S2CID 143955518.
- Martin J (Mayıs 2011). "Kahramanlar Geri Kalanıyla Birlikte: İç Savaş Hizmeti, 1861-1863". Mekanın dehası: Frederick Law Olmsted'in hayatı. Da Capo Basın. s. 178–230. ISBN 978-0-306-82148-6.
- Tan, S. Y. ; Berman, E. (2008). "Robert Koch (1843-1910): mikrobiyolojinin babası ve Nobel ödüllü". Singapur Tıp Dergisi. 49 (11): 854–855. PMID 19037548.
- Gradmann, Christoph (2006). "Robert Koch ve beyaz ölüm: tüberkülozdan tüberküline". Mikroplar ve Enfeksiyon. 8 (1): 294–301.doi:10.1016/j.micinf.2005.06.004. PMID 16126424.
- Lakhtakia, Ritu (2014). "Robert Koch'un Mirası: Surmise, ara, kanıtla".Sultan Qaboos Üniversitesi Tıp Dergisi. 14 (1): e37–41.doi:10.12816/0003334. PMC 3916274. PMİD 24516751.
- Farhud DD, Zarif Yeganeh M (2013). "İnsan kan gruplarının kısa bir tarihi". İran Halk Sağlığı Dergisi. 42 (1): 1–6. PMC 3595629. PMID 23514954.
- Legese B, Shiferaw M, Tamir W, Tiruneh T (2021). "ABG ve Rhesus Kan Grubu Fenotiplerinin Bahir Dar Kan Bankası, Amhara, Kuzeybatı Etiyopya'daki Kan Bağışçıları Arasında Dağılımı: Retrospektif Kesitsel Bir Çalışma". Kan Tıbbı Dergisi. 12: 849–854.doi:10.2147/JBM.S329360.PMC 8454416. PMID 34557052.
- Levine P, Stetson RE (8 Temmuz 1939). "Alışılmadık bir grup içi aglütinasyon vakası". Amerikan Tabipler Birliği Dergisi. 113 (2): 126.doi:10.1001/jama.1939.72800270002007a.
- "Henry Norman Bethune Biyografisi". Dünya Biyografisi Ansiklopedisi. Thomson Şirketi.
- Webb Jr LA (2009). İnsanlığın Yükü: Sıtmanın Küresel Tarihi. Cambridge: Cambridge Üniversitesi Yayınları. ISBN 978-0-521-67012-8.
- Packard RM (2021). Tropikal Bir Hastalığın Yaratılması: Sıtmanın Kısa Tarihi. Johns Hopkins Hastalık Biyografileri (İkinci baskı). Baltimore.ISBN 978-1-4214-4179-5.
{{cite book}}: CS1 maint: location missing publisher (link) - Slater LB (2009). Savaş ve Hastalık: Yirminci Yüzyılda Sıtma Üzerine Biyomedikal Araştırma. Sağlık ve Tıpta Kritik Sorunlar. New Brunswick, N.J.: Rutgers Üniversitesi Yayınları. ISBN 978-0-8135-4438-0.
- Webb JL (Temmuz 2011). "Tropik Afrika'da sıtma kontrolü için sentetik insektisitin ilk büyük ölçekli kullanımı: Liberya'dan dersler, 1945-1962". Tıp Tarihi ve Müttefik Bilimler Dergisi. 66 (3): 347–76.doi:10.1093/jhmas/jrq046. PMID 20624820. Proje MUSE 445524.
- Taubenberger JK, Morens DM (Ocak 2006). "1918 Grip: tüm pandemilerin annesi". Ortaya Çıkan Bulaşıcı Hastalıklar. 12 (1): 15–22.doi:10.3201/eid1209.05-0979. PMC 3291398. PMID 16494711.
- Bristow NK (2012). Amerikan Pandemisi: 1918 Grip Salgını'nın Kayıp Dünyaları. Oxford Üniversitesi Yayınları. ISBN 978-0-19-981151-9.
- Barry JM (2020). Büyük Grip: Tarihin En Ölümcül Pandemisinin Hikayesi. Penguen Kitapları. ISBN 978-0-241-99157-2.
- Van Hartesveldt FR (2010). "Doktorlar ve 'Grip': İngiliz Tıp Mesleğinin 1918-19 Grip Pandemisine Yanıtı". Uluslararası Sosyal Bilimler İncelemesi.85 (1): 28–39. JSTOR 41887429.
- Murray JE (Ocak 2005). "İnsanda ilk başarılı organ nakli". Amerikan Cerrahlar Koleji Dergisi. 200 (1): 5–9.doi:10.1016/j.jamcollsurg.2004.09.033. PMID 15631913.
- Katz F (1998). Pancho Villa'nın hayatı ve zamanları. Stanford, Kaliforniya: Stanford Üniversitesi Yayınları. ISBN 978-0-8047-3046-4.
- Hutchinson, John (2018). Hayırseverlik Şampiyonları: Savaş Ve Kızıl Haç'ın Yükselişi. Routledge. ISBN 978-0-429-97032-0.[sayfa gerekli]
- Irwin, Julia F. (2012). "Sauvons les Bébés: Çocuk Sağlığı ve ABD Birinci Dünya Savaşı Döneminde İnsani Yardımlar". Tıp Tarihi Bülteni. 86 (1): 37–65. doi:10.1353/bhm.2012.0011. PMID 22643983. S2CID 10431895.Proje MUSE 473302.
- Irwin JF (2012). "Sauvons les Bébés: Birinci Dünya Savaşı döneminde çocuk sağlığı ve ABD insani yardımı". Tıp Tarihi Bülteni. 86 (1): 37–65. doi:10.1353/bhm.2012.0011. PMID 22643983. S2CID 10431895.
- Harrison M (2004). Tıp ve Zafer: İkinci Dünya Savaşı'nda İngiliz Askeri Tıbbı. Oxford: Oxford Üniversitesi Yayınları. s. 275. ISBN 978-0-19-151496-8.
- Harrison M (2010). Tıp savaşı: Birinci Dünya Savaşı'nda İngiliz askeri tıbbı. Oxford: Oxford Üniversitesi Yayınları. ISBN 978-0-19-957582-4.
- Freyhofer HH (2004). Nürnberg Tıbbi Denemesi: Holokost ve Nürnberg tıbbi kodunun kökeni. New York: S. Lang. ISBN 978-0-8204-6797-9. 2015-09-16 tarihinde orijinalinden arşivlenmiştir. Erişim tarihi: 2017-08-29.
- Nie JB, Guo N, Selden M, Kleinman A (2010). Japonya'nın Savaş Zamanı Tıbbi Vahşetleri: Bilim, Tarih ve Etikte Karşılaştırmalı Soruşturmalar. Londra: Routledge. ISBN 978-1-136-95260-9.
- Hutchings MI, Truman AW, Wilkinson B (Ekim 2019). "Antibiyotikler: geçmiş, şimdi ve gelecek". Mikrobiyolojide Güncel Görüş. 51: 72–80.doi:10.1016/j.mib.2019.10.008. PMID 31733401. S2CID 208086151.
- Dadgostar P (2019-12-20). "Antimikrobiyal Direnç: Etkiler ve Maliyetler".Enfeksiyon ve İlaç Direnci. 12: 3903–3910.doi:10.2147/IDR.S234610.PMC 6929930. PMİD 31908502.
- Soulsby L (Ağustos 2007). "Antimikrobiyaller ve hayvan sağlığı: büyüleyici bir bağ". Antimikrobiyal Kemoterapi Dergisi. 60 (suppl_1): i77–i78.doi:10.1093/jac/dkm164. PMID 17656389.
- Gibb R, Redding DW, Chin KQ, Donnelly CA, Blackburn TM, Newbold T, Jones KE (Ağustos 2020). "İnsan egemen ekosistemlerde zoonotik konakçı çeşitliliği artıyor". Doğa. 584 (7821): 398–402.Bibcode:2020Natur.584..398G. doi:10.1038/s41586-020-2562-8.hdl:10044/1/81688. PMID 32759999. S2CID 220975813.
- Tollefson J (Ağustos 2020). "Neden ormansızlaşma ve yok oluşlar pandemileri daha olası hale getiriyor". Doğa. 584 (7820): 175–176.Bibcode:2020Natur.584..175T. doi:10.1038/d41586-020-02341-1. PMID 32770149. S2CID 221109844.
- Spernovasilis N, Markaki I, Papadakis M, Tsioutis C, Markaki L (Aralık 2021). "Salgınlar ve pandemiler: İnsan aşırı nüfusu odadaki fil mi?". Etik, Tıp ve Halk Sağlığı. 19: 100728.doi:10.1016/j.jemep.2021.100728. PMC 8530531. PMİD 34703871.
- Hui DS (Ağustos 2013). "Şiddetli akut solunum sendromu (SARS): Hong Kong'da öğrenilen dersler". Göğüs Hastalıkları Dergisi. 5 (Ek 2): S122–S126. doi:10.3978/j.issn.2072-1439.2013.06.18. PMC 3747521. PMID 23977432.
- Garske T, Legrand J, Donnelly CA, Ward H, Cauchemez S, Fraser C, et al. (Temmuz 2009). "Yeni influenza A/H1N1 pandemisinin ciddiyetinin değerlendirilmesi". BMJ. 339 (jul14 3): b2840. doi:10.1136/bmj.b2840.PMID 19602714. S2CID 26484486.
- The Lancet (Haziran 2021). "HIV/AIDS'in 40 yılı: acı verici bir yıldönümü".Lancet. 397 (10290): 2125. doi:10.1016/S0140-6736(21)01213-7. PMID 34087107. S2CID 235273213.
- Thoueille P, Choong E, Cavassini M, Buclin T, Decosterd LA (Şubat 2022)."Uzun etkili antiretroviraller: HIV enfeksiyonunun yönetimi ve önlenmesi için yeni bir dönem". Antimikrobiyal Kemoterapi Dergisi.77 (2): 290–302. doi:10.1093/jac/dkab324. PMC 8809192. PMID 34499731.
- Abdool Karim Q, Sibeko S, Baxter C (Mayıs 2010). "Kadınlarda HIV enfeksiyonunu önlemek: küresel bir sağlık zorunluluğu". Klinik Bulaşıcı Hastalıklar. 50 (Ek 3): S122–S129. doi:10.1086/651483. PMC 3021824.PMİD 20397940.
- Deutsch MB (Ekim 2018). "Trans Popülasyonlarda Maruz Kalma Öncesi Profilaksi: HIV Edinme Riski Yüksek Olan Trans İnsanlar için Cinsiyet Onaylama Önleme Sağlamak". LGBT Sağlığı. 5 (7): 387–390.doi:10.1089/lgbt.2018.0086. PMID 30272493. S2CID 52891606.
- Challacombe SJ (Eylül 2020). "HIV enfeksiyonunda küresel eşitsizlikler".Ağız Hastalıkları. 26 (Ek 1): 16–21. doi:10.1111/odi.13386. PMID 32862524. S2CID 221385357.
- Cucinotta D, Vanelli M (Mart 2020). "WHO, COVID-19'u Pandemi İlan Ediyor". Acta Bio-Medica. 91 (1): 157–160.doi:10.23750/abm.v91i1.9397. PMC 7569573. PMID 32191675.
- Chowdhury JM, Patel M, Zheng M, Abramian O, Criner GJ (Ağustos 2020)." COVID-19 Salgını Sırasında Büyük Bir Kentsel Akademik Merkezin Seferberi ve Hazırlanması". Amerikan Toraks Derneği'nin Yıllıkları. 17 (8): 922–925. doi:10.1513/AnnalsATS.202003-259PS. PMC 7393784. PMID 32315201.
- Pearce AP, Naumann DN, O'Reilly D (2021). "Görev komutası: SARS-CoV-2 (COVID-19) krizine askeri liderlik ilkelerinin uygulanması". BMJ Askeri Sağlık. 167 (1): 3–4. doi:10.1136/bmjmilitary-2020-001485. PMID 32303574. S2CID 215809210.
- Goetz LH, Schork NJ (Haziran 2018). "Kişiselleştirilmiş tıp: motivasyon, zorluklar ve ilerleme". Doğurganlık ve Kısırlık. 109 (6): 952–963.doi:10.1016/j.fertnstert.2018.05.006. PMC 6366451. PMID 29935653.
- Denford S, Frost J, Dieppe P, Cooper C, Britten N (Mart 2014)." Uzun süreli koşulları olan hastalar için ilaç tedavilerinin bireyselleştirilmesi: kavramların gözden geçirilmesi". BMJ Açık. 4 (3): e004172. doi:10.1136/bmjopen-2013-004172. PMC 3975745. PMID 24670429.
- Arjmand B, Goodarzi P, Mohamadi-Jahani F, Falahzadeh K, Larijani B (Mart 2017). "Kişiselleştirilmiş Rejeneratif Tıp". Acta Medica Iranica.55 (3): 144–149. PMID 28282715.
- Williams DR, Rucker TD (2000). "Sağlık hizmetlerinde ırksal eşitsizlikleri anlamak ve ele almak". Sağlık Finansmanı İncelemesi. 21 (4): 75–90.PMC 4194634. PMID 11481746.
- Hamed S, Bradby H, Ahlberg BM, Thapar-Björkert S (Mayıs 2022). "Sağlık hizmetlerinde ırkçılık: kapsam incelemesi". BMC Halk Sağlığı. 22 (1): 988.doi:10.1186/s12889-022-13122-y. PMC 9112453. PMID 35578322.
- Scull A (2005). En Yalnız Acılar: Britanya'da Delilik ve Toplum, 1700–1900. Yale Üniversitesi Yayınları. s. 281. ISBN 978-0-300-10754-8.
- Jones K (1993). İlticalar ve sonrası: akıl sağlığı hizmetlerinin gözden geçirilmiş bir tarihi: 18. yüzyılın başlarından 1990'lara kadar. Athlone Basını. s. 116. ISBN 978-0-485-12091-2.
- Wright D (Nisan 1997). "Tımaneden çıkmak: on dokuzuncu yüzyılda delilerin hapsedilmesini anlamak". Tıbbın Sosyal Tarihi. 10 (1): 137–155. doi:10.1093/shm/10.1.137. PMID 11619188.
Daha fazla okuma
- Bowers BS, ed. (2007). Ortaçağ Hastanesi ve Tıbbi Uygulama. Ashgate. s. 258.ISBN 978-0-7546-5110-9.
- Breslaw EG (2014). Losyonlar, İksirler, Haplar ve Büyü: Erken Amerika'da Sağlık Hizmetleri. NYU Basın. ISBN 978-1479807048.
- Brockliss LW, Jone C (1997). Erken Modern Fransa'nın Tıp Dünyası. Oxford: Clarendon Press. ISBN 978-0-19-822750-2.
- Burnham JC, ed. (2015). Amerika'da Sağlık Hizmeti: Bir Tarih. Baltimore: JHU Basın. ISBN 978-1-4214-1609-0.
- Bynum WF, Porter R, eds. (1993). Refakatçi Tıp Tarihi Ansiklopedisi. Londra: Routledge. ISBN 978-1-136-11036-8.
- Bynum WF, Hardy A, Jacyna S, Lawrence C, Tansey EM (2006). Batı Tıp Geleneği. New York, NY: Cambridge Üniversitesi Yayınları. ISBN 978-0-521-47565-5.
- Conrad LI, Neve M, Nutton V, Porter R, Wear A (1995). Batı Tıp Geleneği: MÖ 800 - MS 1800. Cambridge, Eng.: Cambridge University Press.ISBN 978-0-521-47564-8.
- Cooter R, Pickstone JV, eds. (2003). 20. Yüzyılda Tıbba Refakatçi. Taylor ve Francis. ISBN 978-0-415-28603-9.
- Donahue, M. Patricia (2011). Hemşirelik, En Güzel Sanat: Resimli Bir Tarih. Mosby Elsevier. ISBN 978-0-323-05305-1.
- Jackson M, ed. (2011). Oxford Tıp Tarihi El Kitabı. Oxford Üniversitesi Yayınları.ISBN 978-0-19-954649-7.
- Kessel G (2019). "Suriye Tıbbı". Süryani Dünyası. Londra: Routledge. s. 438–59. ISBN 978-1-138-89901-8.
- Loudon I, ed. (1997). Batı Tıbbı: Resimli Bir Tarih. Oxford: Oxford Üniversitesi Yayınları. ISBN 978-0-19-924813-1.
- Majno G (1991). İyileştirici El: Antik Dünyada İnsan ve Yara. Harvard Üniversitesi Yayınları. ISBN 978-0674383319.
- McGrew RE, McGrew MP (1985). Tıp Tarihi Ansiklopedisi. New York: McGraw-Hill. ISBN 978-0-07-045087-5.
















![Robert Koch, (1843–1910), Pasteur ile birlikte modern bakteriyolojiyi kurması ve modern tıbbın babası ile tanınır.[ 220][221] Halk sağlığının bilimsel temeli için kanıtlar sağladı.[ 222]](https://upload.wikimedia.org/wikipedia/commons/thumb/8/8d/RobertKoch_cropped.jpg/185px-RobertKoch_cropped.jpg)












![Sıtma tedavilerini keşfetmesiyle tanınan 屠呦呦 [Tu Youyou] (1930-günümüz).](https://upload.wikimedia.org/wikipedia/commons/thumb/a/aa/Tu_Youyou_5012-1-2015.jpg/190px-Tu_Youyou_5012-1-2015.jpg)



